2015 版美国造瘘术临床实践指南
|
2015 版美国造瘘术临床实践指南 2015-09-07 18:05 来源于:网络 此造瘘术临床实践指南是由美国结肠和直肠外科医师学会制定的。这些指南都是涵盖性的,而非指定行的;其旨在为所有执业医师、健康护理工作者和渴望得到指南中疾病的相关诊治信息的病人提供使用。 需要认识到这些指南不应该被视为包含所有适合方法或者排除一些疗效相似的方法。关于任何特定疗法的适合性,医生必须根据个体病人呈递的所有病情作出最终的判断。 问题所在 在美国每年大约有 10 万人施行导致结肠造瘘术或回肠造瘘术的手术。不幸的是,与其他常见手术类型相比,造瘘术具有较高的手术并发症发生率。 1. 风险调整后并发症发生率医院间变化显著,表明改善疗效的可能性。 造瘘术真正的并发症包括对生活质量相关的和造瘘护理相关的更长期并发症。多达一半的造瘘术都有问题,现的处理问题如皮肤不适和排便困难,这需要延长医疗护理、从而将增加医疗护理的花费(住院时间的延长和 / 或门诊护理需要的增加)。 2. 正如传统并发症发生率一样,问题造瘘术发生率也已经显示出医院间变化显著,提示对质量改善的可能性。 3. 建造或位置不好的造瘘、术后并发症和不恰当的围手术期护理将加剧术后管理问题。 此指南的焦点 1. 重点在于:造瘘类型的选择、造瘘建造和关闭的技术特点、造瘘术并发症的预防和管理、和围手术期护理。不包含某一临床情况下是否该施行造瘘术。 2. 重点在于:成人中的结肠造瘘术和回肠造瘘术。不包含尿道造瘘术、节制性回肠造瘘术和儿童造瘘术。 3. 没有广泛检索造瘘术相关护理文献如皮肤护理、特殊仪器的使用或其他管理体系。 实施方法 依次系统性检索了 the National Guideline Cleasringhouse and Pubmed、ovid medline 和 the Cochrane Database,最终确定了 263 篇相关文献(具体检索策略请参考原文)。 最终的推荐等级是参照推荐等级的评估、制定与评价体系 (GRADE system)而评定的。 表 1. 推荐等级评估说明
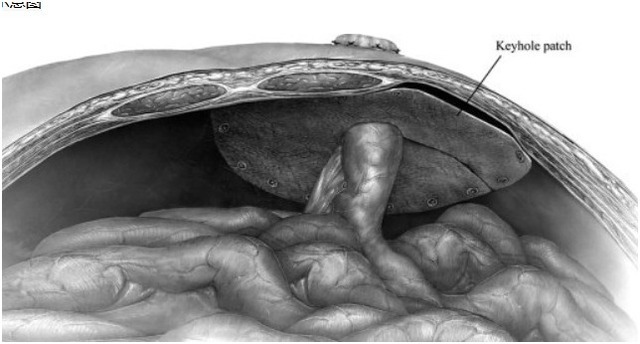
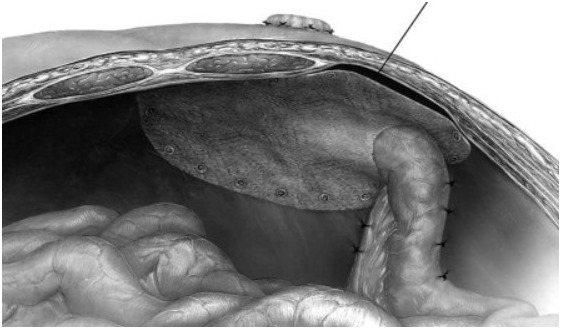
推荐 1. 造瘘术的建立 胃肠道造瘘术可用于良性或恶性疾病的治疗、可以用在择期或紧急手术中、可由小肠或大肠塑形、可考虑临时或永久性造瘘、可在以治愈或姑息为目的的手术中施行。不管其异质性,造瘘术的某些原则是通用的:施行造瘘术的肠道应该血管丰富且具有充足蠕动力以具有降低紧张度的能力。 在这一部分将会呈现出基于证据的造瘘术相关推荐。 (1)当可行时,经腹腔镜造瘘术形成要优先于经开腹造瘘术形成。推荐等级:1C。 a. 无来自随机对照试验的证据。但是许多观察性研究已经证实:与开腹术相比,腹腔镜造瘘术具有较好的安全性和短期疗效。腹腔镜造瘘术已报道的优点有:减少疼痛和麻醉需要、缩短住院时间、较早恢复肠道功能和更少的总并发症发生率。 b. 腹腔镜手术也易于转换成开腹术。大部分腹腔镜手术使用 2 到 3 个套管针,包括安置在预先标记造瘘部位的 1 个。 c. 当施行腹腔镜造瘘术时,需要特别注意避免将外置肠道扭转(对于肠襻造瘘术)或者将肠系膜打结(对于末端造瘘术)。 d. 当肠道穿过筋膜后,可使用标记近端与远端和重复气腹确定肠道正确位置。 c. 在经选案例中,可替代腹腔镜造瘘术的微创侵入性手术是环踞造瘘术—在拟造瘘部位通过一个小切口进行。环踞造瘘术在大部分案例中可在局麻下进行,据报道其避免开腹造瘘术的成功率为 89%-94%。 (2)当施行临时排便改道时,大部分案例中回肠襻造瘘术要优先于横结肠造瘘术。推荐等级: 2B。 a. 至少 5 个小型随机试验和许多观察性研究一直致力于确定是回肠襻还是横结肠襻造瘘术是临时排便改道的首选方法。很多荟萃分析也在研究此方面,但结果负有异议,部分原因是研究间显著异质性。总之,现今证据显示回肠襻造瘘术和横结肠襻造瘘术两者都可以有效进行排便改道和降低吻合口裂开。 b. 回肠襻和横结肠襻造瘘术两者的总并发症发生率相似,但具有不同并发症发生率特点。 c. 感染并发症不易发生于回肠襻造瘘术,如吻合口回纳后造口感染率横结肠襻造瘘术明显高于回肠襻造瘘术(分别为 5%-20%、3% 左右);脓毒症在横结肠襻造瘘术中轻微更为常见、吻合口下垂在横结肠襻造瘘术中发生率高达 42%;由于低气味、较少因脱垂需要调整服饰,与横结肠襻造瘘术相比,回肠襻造瘘术病人的生活质量更高(但是一项小型随机试验表示两者的社会限制没有不同)。 d. 吻合口回纳后梗阻并发症不易发生于结肠造瘘改道术。回肠造瘘回纳术后肠道阻塞或肠梗阻在回肠吻合口回纳后中更易常见。虽然这一说明没有得到普遍证实,但是一些已发表的实验表示,高输出的回肠造瘘术与更高脱水发生率、更高规定饮食改变需要率和更高再入院发生率相关。 e. 注意:所有改道造瘘术都会导致明显的并发症发生率,因此在特定情况下需偏向于某一种造瘘术。比如一些医生建议对于病态肥胖的病人应该实行横结肠襻造瘘术;还有一些医生赞成对于恶性大肠梗阻伴有高风险盲肠穿孔的病人应该在回盲瓣远端施行改道造瘘术。 (3)只要可能,回肠造瘘术和结肠造瘘术都应该在塑性时伸出皮肤表面之上。推荐等级: 1C。 a. 一些前瞻观察性研究报道了医学中心间「问题」造瘘发生率的差距较大,这说明手术技巧明显影响孔道并发症发生率。 b. 外科医生能够控制的最主要的因素是造瘘术突出皮肤的高度。总的说来,回肠造瘘术应该伸出皮肤之上至少 2 cm、结肠造瘘术应该突出至少 1 cm,但众所周知的是,这在所有临床情况下遵守是不可能的,比如肥胖、crohn 病、类癌肿瘤和硬纤维瘤。 c. 只要技术上可能,外科医生应该避免在发红皮肤处施行造瘘术。 d. 可以用来获得足够长度以建造造瘘术的手术包括:选择性系膜血管结扎、「端-襻」式造瘘术和对于肥胖病人选择上腹位置施行造瘘术。 (4)当在肠襻式造瘘术中使用支持杆时,可以选用柔顺或刚性造瘘杆。推荐等级:2C。 a. 在施行襻式造瘘术时,尚缺乏支持或反对使用杆或桥的证据;一个单臂、小型随机、对照试验比较了在施行回肠造瘘使用刚性桥或不使用桥的疗效,结果显示两者在早期回缩率上没有明显差异。 b. 虽然没有随机试验对刚性或柔顺支持杆进行比较,但是已有一些小型观察性研究表示各种柔顺支持杆具有有利的特点如红色橡胶管。与刚性杆相比,柔顺杆更易安装和改变。 c. 当造瘘张力很大时,刚性杆可起一定的作用,但此说法尚存在争议。 (5)在临时造瘘部位降低粘连时可采用防粘连材料。推荐等级:2B。 a.两个随机试验研究了羧甲基纤维素联合透明质酸盐防粘连材料,结果显示:在手术开始时使用可以明显减少粘连,但在关闭术中使用两组却没有差异。 b. 另一个随机对照试验研究了可喷射的水凝胶屏障,结果显示其可降低粘连得分,并减少总手术时间大约 6 分钟。 c. 不管这种临床显著性是否具有争议,尚没有存在成本效益的研究说明在这种情况下可以常规使用防粘连材料。 (6)在施行永久性造瘘术时可放置轻量型聚丙烯补片以降低造瘘旁疝发生率。推荐等级:1B。 a.证据自 4 项随机对照研究,它们均使用的是部分可吸收的带有大孔的轻量型聚丙烯补片、结果显示造瘘旁疝发生率明显较低。需要注意的是,其中 3 项研究的随访时间都相对短(<15 个月)。但是另一项的随访时期为造瘘后 5 年(常规造瘘与使用补片的造瘘旁疝发生率分别为 81%、13%)。 b.关于在预防性造瘘部位加固时使用生物材料的相关已发表数据尚有限,还不能说明像猪源性的脱细胞真皮和非交联猪源性的脱细胞真皮等生物补片的益处,虽然有研究显示具有益处的趋势。 (7)终端结肠造瘘腹膜外隧道可降低造瘘旁疝发生率。推荐等级:1C。 a. 很多研究比较了腹膜外隧道式与经腹膜式终端结肠造瘘术,比如一随访时间为 6 个月到 5 年的试验显示隧道式与传统式后的造瘘旁疝发生率分别为 5/62 和 0/66;一项随访时间为 2 年的研究显示隧道式后造瘘旁疝发生率为 1/22。 b. 在强烈推荐之前需要有来自更长随访时间的随机试验的证据。 (8)对于新回肠造瘘的病人来说,术后护理方式可阻止因脱水导致的再次住院。推荐等级:1C。 a. 脱水是回肠襻造瘘术后并发症的主要原因—影响多达 30% 的病人,这也是回肠造瘘术再次住院的最常见指证。为了解决这个问题,已经在一些中心中施行了许多术后护理方式如病人教育、病人自我护理授权、标准化出院标准、出院后跟踪输入和输出、拜访护理教育和早期随访。 b. 一些已发表的文献显示上述术后护理方式与低再入院率相关,提示这些手段的前景。 2. 造瘘术的关闭 对于临时回肠和结肠造瘘术的案例需要二次手术以恢复肠道的连续性。虽然 Hartmann 术式被传统的视为复杂的术式,但是即使是简单的回肠襻造瘘回纳术也可引起明显的并发症。一项系统性回顾研究研究了回肠襻造瘘回纳术术后并发症,结果显示并发症发生率为 17%、死亡率为 0.4%、需要开腹术的占 4% 以及出现肠梗阻的占 7%。 此部位的目的有 2:第一、提供基于证据的关于造瘘回纳术技术相关的指南;第二、提供造瘘回纳术的时机指南。 (1)对于回肠襻造瘘关闭术来说,器械或手工缝合技术都可。推荐等级:1B。 a. 有 4 项随机对照研究比较了器械(吻合器)与手工缝合处理回肠襻造瘘后回纳术。总体上结果相似—手工组具有较高术后肠梗阻发生率和较长手术时间的趋势,比如 HASTA 试验,器械组与手工组手术肠梗阻发生率、吻合口瘘发生率分别为 10.3%、16.6% 以及 3%、1.8%(此两项统计学差异不显著),前者手术时间明显短于后者,大概是 15 分钟,统计学显著)。 b. 最近一项单机构随机试验研究了标准回肠襻造瘘关闭术联合腹腔镜粘连松解术与标准的肠襻造瘘关闭术的疗效,结果显示前者并发症发生率更低以及住院时间更短(分别为 4 天、5 天)、但手术时间比平均值延长了 15 分钟。使用此手术可能降低肠梗阻发生率,但证据尚没有达到能够推荐的程度。 (2)可行时应该施行造瘘处皮肤接近疗法(reapproximation);与其他技术相比,荷包缝合具有优势。推荐等级:1B。 a. 造瘘关闭后伤口传统上是开放留置而且允许二期愈合。但是在现代,这些伤口的皮肤常被部分或者全部关闭,优点是避免了开放性伤口但需要延长伤口包扎的时间。 b.5 项研究(包括 2 项随机对照试验)比较了荷包缝合(在伤口的中心留置一个小孔)和传统的线性皮肤缝合在治疗回肠或结肠造瘘关闭术的疗效,结果显示荷包缝合组比线性缝合组伤口感染率明显降低(2 项随机对照试验数据分别是 0%、37% 以及 7%、39%)。 c. 包括 2 项随机对照试验的其他研究比较了一期缝合造瘘伤口和延期一期缝合联合伤口包扎和 / 或引流后关闭的疗效。一期回纳后与延期一期回纳后伤口感染发生率分别为 0%-10%、8%-20%。 d. 另一项随机试验显示抗生素置入对感染率没有影响。 (3)由经验之手,腹腔镜下 Hartmann 回纳术是一项安全的可替代开腹回纳术的方法。推荐等级:1C。 a. 无自随机试验的证据,但有许多观察性研究的证据。 b. 优点是低并发症发生率、低出血量丢失和低住院时间,但吻合口处瘘发生率和死亡率腹腔镜和开腹术相似。 3. 造瘘术并发症 造瘘术可引起种种短期和长期并发症包括造瘘旁疝、脱垂、回缩、造瘘旁静脉曲张、皮肤状况和代谢絮乱。 此部位的首要目的是呈现基于证据的关于处理这些并发症的指南;但是只有造瘘旁疝的些许指南证明具有足够的支撑证据。 (1)造瘘旁疝修复通常应该使用补片加固或重新安置造瘘。推荐等级:1C。 a. 没有随机对照试验比较不用造瘘旁疝修补术的疗效,但是很多回顾性观察性研究显示在疝处一期缝合修补具有很高的疝复发发生率(46%-78%)。因此对于适合施行开腹或者腹腔镜的病人来说选择补片或重新安置普遍优先于一期缝合修补。 b. 造瘘的重新安置对非常大型的造瘘旁疝可能是必要的,因为手术回纳疝后保留残存软组织缺陷明显,其可能降低造瘘器具的粘连。 c. 对于造瘘可以回纳的病人,症状性造瘘旁疝可能是造瘘术关闭的指证。 (2)在造瘘旁疝修补时使用修补补片可具有短期低小肠腐蚀或补片感染发生率。推荐等级:1C。 a. 历史上,由于担心污染和随后引起的补片感染,一直不被鼓励在开放性肠道手术中使用修补补片。但是使用补片后补片低感染率已经在已发表的造瘘旁疝修补术相关文献中得到证明,即补片感染发生率较为集中为 2.2%-2.6%。 b. 其他已报道的开放性、补片造瘘旁疝修补术包括 onlay 补片修补、肌下(retromuscular)补片修补、sugarbaker 法或 keyhole/slit 法腹膜内修补。现今尚没有实验比较这 4 项技术的疗效,但是一篇 2012 年的系统性回顾显示复发率较为集中—onlay 补片修补、肌下(retromuscular)补片修补、sugarbaker 法或 keyhole/slit 法腹膜内修补分别为 17.2% (95%CI 为 11.9%-23.4%) 、6.9% (1.1%-17.2%)、 15% (3.2%-37.9%) 和 7.2% (1.7%-16.0%)。 (3)在修复造瘘旁疝时,可使用生物修复材料代替人工补片。推荐等级:2C。 a. 当修补补片发生严重污染时,常常使用胶原基生物修补移植物代替之。 b. 一些小的关于造瘘旁修补术的回顾性研究报道了疝复发率在 7% 到 27% 之间,但随访时间太短(9-18 个月)。 (4)腹腔镜使用补片修补术是一项安全的可替代开放性补片修补术的术式。推荐等级:1C。 a. 尽管没有临床随机对照试验,但是有很多观察性研究提示腹腔镜补片修补术的可行性—与开放性补片修补术具有相似的复发率。 b. 最常见描述的两种腹腔镜造瘘旁疝修补术是 sugarbake 补片术和 keyhole/slit 补片术。前者是使用整块补片作为垫付、造瘘残端以腹壁缺损的侧边退出补片。后者是使用 1 或 2 片补片,其留一个切口以使造瘘残肢通过、随之在通过腹壁。
c. 尽管没有随机对照试验,但是一些回顾性研究比较了 sugarbake 法和 keyhole/slit 法,结果显示 sugarbake 法是一项前景性方法。比如一项荟萃分析显示 sugarbake 法和 keyhole/slit 法造瘘旁疝发生率为 11.6%、20.8%。 4. 造瘘护理价值的证据 病人遇到的问题 所有造瘘病人都需要经教育、训练和社会心理支持以使其顺利的学会造瘘相关自我护理。而且造瘘相关的问题如皮肤不适和泄漏很常见,医院和家庭的病人需要医疗辅助才能解决这些问题。充足造瘘护理的缺乏可能导致病人培养不出自我护理的能力,如此反过来引起沮丧和 / 或社交孤立、也会增加健康护理的需要和花费。 医生遇到的问题 另外,全科中的医疗保健提供者在处理造瘘问题时不能够得心应手。全科医生和肿瘤科护士的问卷调查证实了他们确实没有得到充足训练可以为造瘘病人提供全面的护理;他们需要依靠造瘘护理专家的共同帮助。另外,造瘘部位的选择在非专业的和专业的外科医生间质量不一。 对于这些所有的原因,美国结肠和直肠外科医师学会认为施行造瘘术的病人最优护理应该包括通过造瘘护理专家的术前、术中和术后护理,比如经伤口造瘘失禁护理协会(WOCN)认证委员授权的护士。但是并不是每一种临床环境下都允许这种最优的护理,尤其是在遥远的区域和紧急手术时。 此部分的目的就是列出支持的证据—在对施行造瘘术的病人进行护理时造瘘护士的价值。 (1)造瘘术教育应该包括术前和术后、也应该涉及到专业性的提供者,比如在可能时一位 WOCN 的护士。推荐等级:1C。 a. 许多观察性和横断面研究以及 1 个小型随机对照试验支持术前通过造瘘相关护士教育的益处。 b. 随机对照试验把 42 名病人随机分为加强术前教育组,结果显示此项干预可导致降低住院时间(分别为 4 天、10 天)、降低出院后意外卫生护理干预、减少造瘘护理熟练时间(分别为 5.5 天、9 天)以及节省花费。 c. 还有一些回顾性研究显示此项干预可以降低造瘘相关并发症(分别为 23%、32%)以及可以明显降低术后皮肤和粪漏问题。其他一些研究对问卷调查的结果进行了呈现,结果显示此项干预能顾导致更好的心理社会调整能力。 d. 住院期间和术后教育也同样重要。Hedrick 等人使用了造瘘适应分级得分系统研究了住院造瘘护理和术后适应的关系。他们发现住院时经历过造瘘专业护理的病人具有更高的适应得分。 c. 由 WOCN 发表的针对临床医生的最佳实践指南概括了术前和术后教育项目。 d. 术前的包括胃肠道解剖和生理、预期的手术步骤、造瘘器具、造瘘后生活方式调整的讲述和心理准备。 c. 术后的包括造瘘的解剖和功能、排便程序的训练、营养、服装、药物、身体形象、心理问题(如痛苦、沮丧和焦虑)、社会与娱乐问题、人际关系、性爱和亲密问题、常见的并发症如泄露和皮炎以及可获得的资源包括支持小组和在线资源。 e. 注意这些项目是基于 WOCN 专家的意见而不是证据,但是这可为那些想要为新造瘘术的病人提供教育的非 WOCN 人员提供帮助。 (2)只要可能,术前造瘘位置的标记应该通过有经验人员。推荐等级:1C。 a. 造瘘部位的标记可以影响一些预后包括造瘘相关并发症如泄漏和皮炎、病人适应造瘘和独立自我护理的能力以及卫生健康服务与花费。这些关联性均在一些研究中提及,但是尚需要额外的研究证明。 b. 关于外科医师还是授权造瘘护士进行术前造瘘部位的标记,Macdonald 和他的同事发现外科医师确和授权造瘘护士选择的造瘘部位不同,前者因安置过低而导致大部分的「恶劣选址」的造瘘。结直肠医师选址更加符合造瘘护理专家的选址。 c. 外科医师应该在造瘘术时孰知选址的正确原则。2007 年美国结肠和直肠外科医师学会和 WOCN 关于正确选址发表了共同声明包括使用不同的姿势以确定合适的部位(尤其是坐位)、避免皮肤皱褶和伤疤处、要考虑到衣服 / 腰带的影响以及在腹直肌内安置造瘘。 d. 需要注意的是,在腹直肌之内造瘘是实践中常见的选址部位,但是它仅是基于专家共识,因为没有证据支持或反对它。 (3)应该为所有病人提供造瘘教育、护理和支持的随访关注。推荐等级:1C。 a. 两项随机对照试验和一些观察性研究支持出院后造瘘护理关注的价值,其随访可通过拜访、门诊和电话。此项随访关注将会增加病人独自护理的能力、减少造瘘相关问题、提高造瘘适应力、增加护理满意度和提高生活质量。 b. 施行造瘘的病人具有很高的并发症发生率,鉴于非专业人员在处理此方面不能得心应手,因此每个造瘘病人在造瘘期都需要造瘘护理专家。 |