儿科肠内营养支持临床营养指南-节选
|
儿科肠内营养支持临床营养指南-节选
2015-06-24 09:59
来源于:网络
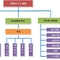
《中国儿科肠内肠外营养支持 临床应用指南》 肠内营养(EN)是临床营养支持的首选方式,如果患儿胃肠道功能存在,但不能或不愿进食以满足其营养需求,就应考虑通过各种方法给予肠内营养,当无法通过口服补充时,应选择管饲喂养。 一、适应证与禁忌证 通常经口摄入不足持续3-7d可作为肠内营养支持的指征,但对于能量储备明显不足的患儿(如体重显著下降者等)或者分解代谢旺盛者,尽早进行营养干预更为合适。 1.适应证 (1) 经口摄食能力降低: ① 神经系统疾病,如昏迷、严重智力迟缓、脑瘫并影响口腔面部运动; ② 解剖异常,如头面部肿瘤、严重畸形如食管气管瘘; (2) 经口摄入不足: ① 能量需要增加,如严重烧伤、多发性创伤和败血症等; ② 食欲减退,如肿瘤、内分泌疾病、胃食管反流和神经性厌食等; (3)吸收障碍或代谢异常: ① 吸收障碍,如慢性腹泻、短肠综合征、炎症性肠病等; ② 代谢性疾病,如苯丙酮尿症和糖原累积病等; ③其他疾病,如食物过敏、胰腺炎和乳糜症等。 2.禁忌证: (1) 完全性肠梗阻,如肠闭锁等先天性消化道畸形; (2) 坏死性小肠结肠炎; (3) 由于衰竭、严重感染、创伤及手术后消化道麻痹所致的肠功能障碍; (4) 高流量小肠瘘。 此外,如上颚-面部手术等有可能增加机会性感染的情况则为管饲的相对禁忌证。当对适应证不确定的病例,可考虑短期试用。 推荐意见: (1) 如果肠道有功能,就应给予合理的肠内营养;(A)。 (2) 经口摄入不足患儿需要营养支持时应首选肠内营养;(B)。 (3) 经口摄入不足持续或预计达3-7d的患者应开始肠内营养;(C)。 二、应用途径与方法(见表1) 选择肠内营养途径时,应根据患儿的年龄、胃肠道解剖和功能、预计肠内营养时间和发生吸入的可能性综合判断。胃排空延迟的婴儿可以采用空肠喂养。如果预计EN时间较短(<6周),可选择鼻饲喂养,操作简单且费用较低,是临床上最常用的方式。如预计患儿无法经口喂养超过2个月,应考虑胃造口或空肠造口置管。因神经系统疾病无法经口喂养或在胃部以上存在解剖畸形,也是胃造瘘的适应证,但术前应首先尝试患儿能否耐受鼻胃管。 管饲喂养常用的方法有间歇推注、间歇输注和连续输注三种。连续输注的适应证包括:胃食管反流、胃排空延迟、胃肠动力不足、吸收障碍或间歇喂养不耐受。如果出现呕吐、腹胀、腹泻等症状,或胃潴留量大于每小时滴注量的两倍时,应当减缓喂养速度或喂养的增加速度。开始喂养时,通常先增加配方的浓度,后再增加液体量。 但空肠喂养则应先增加液体量,后再增加配方的浓度。管饲开始速度要慢,然后逐渐加快。喂养的速度根据患儿的胃肠道耐受度来决定,如出现呕吐、腹胀、明显胃潴留、吸入、腹泻等情况,应考虑减少喂养量或减慢喂养速度。 推荐意见: (1) 放置肠内喂养管后应常规回抽,测定回抽液pH值,必要时通过摄片以确定位置;(D)。 (2) 如果管饲长达2-3个月,可考虑胃造口;(B)。 表1 常见肠内营养途径及适应证
三、并发症及监测(见表2) 肠内营养有技术性、胃肠道以及代谢性并发症。鼻胃管可能发生移位、压迫鼻腔黏膜造成鼻黏膜充血或糜烂。胃造口置管常见的并发症如管道移位和阻塞。导管移位导致的肠穿孔是空肠喂养的最严重并发症。 在连续喂养一段时间后,或者在应用较浓稠制剂后及时进行管饲冲洗。冲洗时要考虑患儿的情况以及所使用导管的种类。 呕吐、腹泻、腹部不适是最常见的管饲并发症。右侧卧位或斜靠可以增强某些患儿的胃排空能力。此外,也可发生液体和电解质异常等。 表2 常见管饲并发症
推荐意见: (1) 喂养有困难的患儿开始肠内营养时,从10-20ml/(kg·d)的速度开始,根据患临床症状以10-20 ml/(kg·d)速度增加;(c)。 (2) 肠内营养期间应当密切监测可能的不良反应和并发症;(B)。 读后感:
图文热点
|