个体化定制3D打印外固定器治疗胫骨骨折患者的护理
|
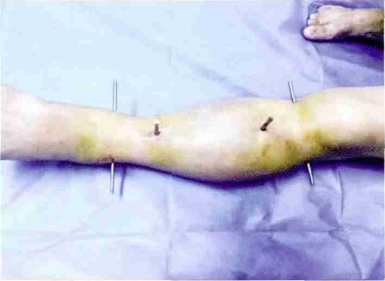
个体化定制3D打印外固定器治疗胫骨骨折患者的护理 2016-08-11 22:33 来源于:中华护理杂志 胫骨骨折是骨科临床最常见的长骨干骨折,占全身骨折的2%,该类骨折多为交通伤、高处坠落伤等高能量损伤,若治疗不当易出现骨折不愈合、延迟愈合、畸形愈合、感染等严重并发症。合理的复位和良好的固定,能够减少并发症的发生,促进肢体功能恢复。一种新的通过计算机辅助设计、3D打印加工定制的个性化外固定器(Q-Fixator),简称QF,不仅具有传统外固定器创伤小、无需二次手术的优点,而且具有自动复位骨折的功能。 1临床资料 1.1 一般资料 3例胫骨骨折患者均为男性,年龄分别为25、30、36岁。3例均为车祸伤,其中1例为开放性骨折(Gustilo II)。患者伤后出现不同程度的小腿疼痛, 活动后疼痛加剧,不能站立及行走,肢体局部肿胀。既往体健,否认高血压、冠心病、糖尿病等慢性病史,否认结核、肝炎等急慢性传染病。入院后向患者详细介绍手术方案、各种风险及并发症,患者充分了解后均自愿参加该临床试验并签订知情同意书。3例患者均无手术禁忌证,完善术前准备后,均于当日行急诊手术,在骨折的远近端置入固定针,固定针均穿透两侧骨皮质。 1.2手术方法 1.2.1固定针的置入 在下肢神经阻滞麻醉下,进行外固定针的置入: 于胫骨远近端由外向内各钻入1枚直径5mm骨圆针,然后于骨折远近端用直径4.5mm钻头钻孔后各拧入2枚直径6.0mm螺纹针,所有固定针的位置均无特别要求,选择软组织较少的区域,螺纹针呈交叉固定,而且要求穿透两侧骨皮质(图1)。
图1 外固定针的置入外观照 1.2.2外固定器的制作 行CT检查,提取骨折的原始数据,再根据CT数据进行骨折图像的重建、模拟复位,并利用计算机软件进行外固定器的设计;然后利用3D打印技术制作外固定器。 1.2.3复位和固定 分别将远近端外固定器与对应的固定针连接,拧紧螺丝,然后在助手的牵引下,将4根连接杆分别插入对应的连接孔,即完成骨折的复位,拧紧螺母,完成骨折的固定(图2)。 术后根据骨折愈合的时期,调整其断端应力大小,使其适应骨折愈合的阶段。早期行坚强固定;术后4周,断端加压1mm;术后8周,将连接杆上的螺母全部松开,使患者在行走时,骨折断端的应力环境完全模仿正常行走时的应力环境,从而完成骨的重建,促进骨折愈合。3例患者平均手术时间为8.67min,术中均未借助X线透视,复位一次成功,术后进行应力调节,骨折未发生新的移位。
图2 QF外固定器连接术后外观照 2护理 2.1心理护理 入院后向患者介绍主管护士、主管医生及病区环境,使患者尽快转换并适应角色。与患者及家属充分沟通,取得他们的信任与配合。介绍QF外固定器的优缺点,详细讲解手术治疗方法,在病区播放成功案例视频,鼓励患者树立战胜疾病的信心,以消除患者的顾虑,取得患者配合。 2.2疼痛管理 有效的术后疼痛管理,对于大多数医生和护士是一个挑战。评估患者的疼痛情况,包括疼痛部位、时间、疼痛程度等内容。采用视觉模拟评分 (Visual Analogue Scale,VAS)评价患者疼痛程度,3例患者均进行自我评估,得分分别是5分、4.5分、5.5分,均属于中度疼痛。使用QF外固定器时是否使用止痛药,需根据患者自身对疼痛的耐受情况而定。积极完善术前准备,对于有多发伤或开放性损伤者,先处理多发伤和开放性损伤,再进行外固定针的置入。3例患者行CT检查后,均使用组合外固定器临时固定,以减轻患肢的疼痛。患肢抬高15~30°,促进末梢血液循环,消肿止痛,预防感染。本组1例伴有开放性损伤,术后安装QF外固定器时,应用氟比洛芬酯50mg静脉滴注,其余2例从皮肤消毒到安装外架时间较短,未使用止痛药。重视与患者交流伤口疼痛的感受,为术后疼痛管理提供依据。3例在术后康复中,均能耐受外固定器术后的疼痛,未使用止痛药。术后3~4d内患肢无明显痛感。 2.3预防针道感染 外固定器治疗骨折的方法已被广泛应用于临床中,也取得了较好的疗效。但针道感染是外固定器治疗骨折中常见的并发症。据文献报道,外固定针道感染的发生率为0.5%~80%。学者们提出许多防止针道感染和针体松动的方法,但尚未证明何种方法更有效。目前也没有控制外固定针道感染的标准。而QF外固定器与置入固定针并非紧密链接,容易松动,造成针孔感染。预防针孔感染是护理的重点。保持病房环境清洁,术前常规进行房间消毒,以减少感染的发生。告知患者在住院期间和出院后严格执行无菌技术操作对于预防感染的重要性,提升患者的无菌观念,让患者始终保持外固定器的清洁。术后常规使用五水头孢唑啉钠2次/d, 2.0g/次, 共用3d。术后严密观察敷料有无渗血、渗液、脱落。切口有渗液时,应用棉签蘸取0.5%的安尔碘消毒液对针道处进行消毒处理;保持外固定器和固定针外露部分的清洁、干燥,消毒后用医用无菌敷料覆盖针道,阻止针道和外界的相通,保持针眼处和针道周围皮肤干燥,降低感染的发生率。每次换药后,注意针眼以外裸露的皮肤也应用无菌纱布包裹一层,避免外固定器压伤皮肤。定期检查外固定器螺丝是否有松动。注意无菌敷料不能包扎过紧,以免影响分泌物的引流。如遇针眼结痂不必剥去等待其自然脱落。 2.4功能锻炼 功能锻炼是骨折康复的重要阶段,有利于加快骨折愈合,防止静脉血栓形成、组织粘连、骨质疏松、关节僵硬等并发症的发生,也是肢体功能尽早恢复的重要保证。 护士向患者讲解术后早期功能康复的意义及方法,循环播放成功案例视频,取得患者的积极配合。本组术后第1天均不能自主下地。主管医生、 护士与患者进行沟通,指导患者在床上进行股四头肌的收缩运动、膝关节屈伸活动、足趾跖曲背伸运动,3次/d,15~20min/次。术后第2天指导患者在床旁进行患肢膝关节屈伸活动,足趾跖曲、背伸运动,健侧与患侧做对照练习。医务人员向患者讲解该外固定器的稳定性,示范下地的方法及要领,播放成功案例视频,讲解助步器、拐杖的使用方法和注意事项,消除患者的恐惧及担忧,鼓励患者战胜自己。在医护人员的指导下,患者逐渐扶双拐或助步器下地站立练习,避免跌倒。指导患者每次起步时先健侧,后患侧,每次一脚踩地稳妥后,再进行下一步练习。每次行走2min,休息1min,2次/d。早期下地时间不宜太长,根据肢体肿胀程度,逐渐加量,完成常规的功能康复指导。术后第3~5d,扶拐下地行走,3次/d,15~ 20min/次。所有锻炼遵循动静结合、主动与被动结合及循序渐进的原则。术后1周扶单拐行走;术后4周骨 折断端加压1.0mm,促进骨折愈合;术后8周,松开所有螺母,使骨折断端的应力环境与正常骨的应力环境相一致,促进骨的重建,有效降低二次骨折的发生率。 2.5出院指导及随访 本组平均住院12d,出院时均能扶双拐下地活动。出院时确保患者掌握外固定肢体的功能锻炼方法和换药的无菌操作原则,让患者保持针眼处清洁、干燥,避免针眼感染的发生。出院后1周进行电话随访,指导患者功能锻炼的方法,询问患者下地活动情况及针孔是否有红肿、渗液。患者与主管护士、主管医生通过微信保持联系,获得更好的康复途径。术后2周门诊随访时,患者扶拐可部分自理;术后4周患者弃拐,可完全自理;继续随访至术后3个月(达临床愈合)和术后6个月(骨性坚强愈合)。3例分别在术后20周、22周、25周去除外固定器,平均固定时间约22.7周,期间未出现针孔感染等并发症。继续随访至术后1年,3例患者均未发生针孔感染、二次骨折等情况,膝踝关节活动度正常。 3小结 利用计算机辅助复位技术与3D打印个体化定制外固定器治疗胫骨骨折,不仅具有传统外固定器创伤小、无需二次手术的优点,还具有操作简便、手术时间短、复位良好、固定牢靠、术后可根据需要随意调节断端应力的特征,可有效降低骨折不愈合、内固定断裂等并发症的发生率。在护理过程中,与患者充分沟通,明确外固定器的优缺点,消除其恐惧和担忧,使其更好地配合治疗与护理。重视疼痛管理、针对外固定器的特点,预防针道感染和固定针松动等并发症的发生。在骨折治疗的不同时期,指导患者正确进行功能锻炼,发挥外固定器控制应力环境的优势。同时加强出院指导和出院随访。本研究未出现并发症,但不意味者不会出现针孔感染、松动等并发症。还需加强临床观察和随访,进一步观察QF外固定器在骨折患者康复中的远期疗效。 本文作者成丽,转自中华护理杂志,根据需要对原文进行了编辑,如有侵权请联系我们处理,感谢您的支持! |