成人外周静脉留置针更换时间的最佳实践
|
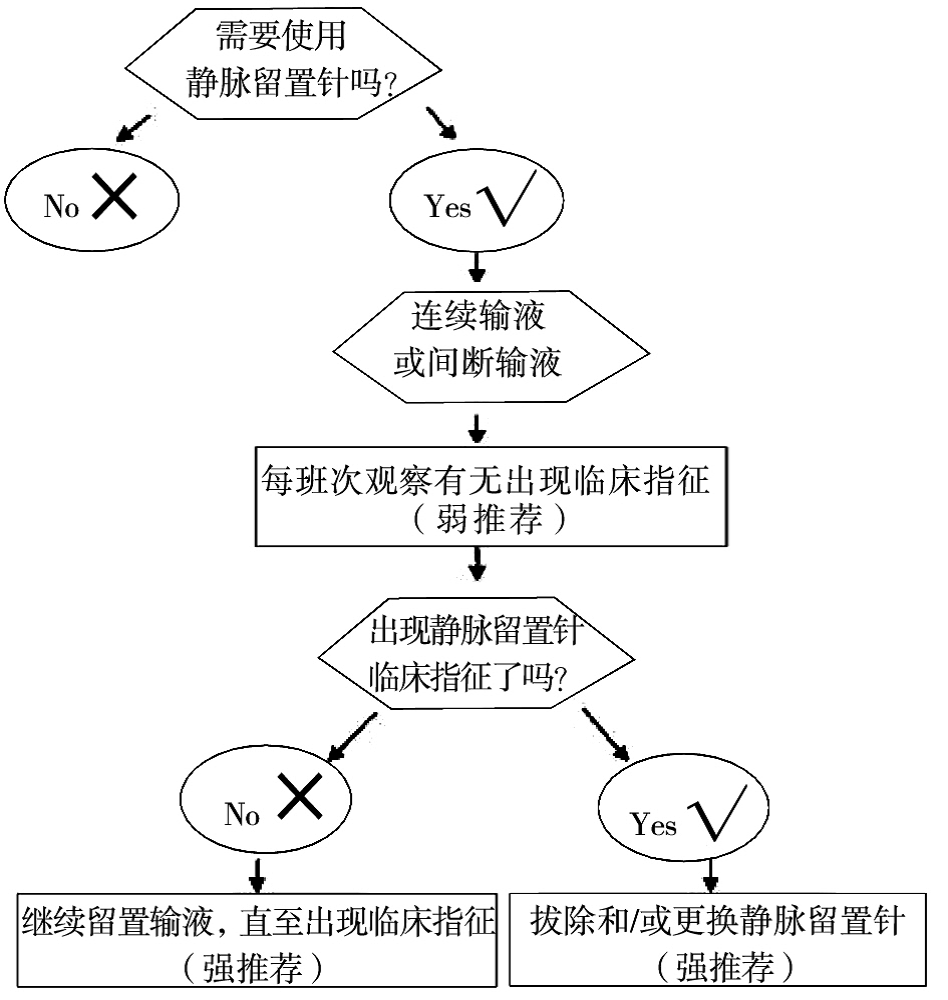
成人外周静脉留置针更换时间的最佳实践 2016-03-23 23:28 来源于:护士进修杂志 本最佳实践信息册来源于Cochrane图书馆2013 年第4期的1篇基于7项随机对照试验(Randomized controlled trials, RCTs)的系统评价,是 2010 年发表的相同主题的系统评价的更新版。该系统评价全文可从 Cochrane系统评价数据库中获取(www.cochrane.org/reviews/clibaccess.htm)。 1 背景 静脉治疗是住院患者最常见的侵入性操作。静脉治疗导致的静脉炎的发生率为2.3%~60%,导管相关血流感染的发生率大约是0.1%。2011年,美国疾病控制与预防中心(Centers for disease control and prevention,CDC)的血管内导管相关感染的预防指南6建议:为了减少感染和静脉炎的风险,成人外周静脉留置针(下面简称留置针)的更换频率不宜多于72~96h。目前,大部分医院都遵循这个建议,定时更换留置针。而 2013年最新的Cochrane系统评价认为,72〜96h更换留置针与出现临床指征时更换留置针,两组在导管相关血流感染、静脉炎的发生率方面没有统计学差异,而出现临床指征时更换留置针的费用则明 显低于72〜96h更换组。留置针穿刺是一种有创操作,不必要的定时更换,不仅增加了患者的不适和医疗费用,也增加了护理人员的工作负担。因此,有必要根据最新的系统评价,制作最佳实践手册,为临床提供明确的方向。 2 相关术语定义 2.1 外周静脉留置输液相关并发症 输液治疗效果确定,但其可能导致一些并发症,外周静脉留置输液相关并发症包括导管堵塞、静脉炎、渗出以及导管相关性感染等。 2.2 留置针更换和/或拔除的临床指征 留置针穿刺部位发生以下情况中的任何一种:(1)滴速减慢或不滴。(2)局部有渗出。(3)穿刺点周围发红、有压痛。(4)患者主诉穿刺部位出现明显不适。 2.3 导管相关性血流感染 带有血管内导管或者拔除血管内导管48h内的患者出现菌血症或真菌血症,并伴有发热(>38℃)、寒颤或低血压等感染表现,除血管导管外没有其他明确的感染源。实验室微生物学检查显示:外周静脉血培养细菌或真菌阳性;或者从导管段和外周血培养出相同种类、相同药敏结果的致病菌。 2.4 静脉炎 静脉炎是静脉内膜的炎症。表现为静脉通路部位疼痛、压痛、滴速减慢,穿刺部位血管红、肿、热、痛,触诊时静脉发硬,呈条索状,严重者局部针眼处可挤出脓性分泌物,并可伴有发热等全身症状。 2.5 费用 与使用的留置针材料和留置针穿刺的相关人力成本有关的费用。 2.6 渗出 指输入的非发疱性药物渗出正常血管通道以外的组织,致穿刺处周围组织肿胀。 2.7 导管堵塞 血管内置导管部分或完全堵塞,致使液体或药物的输注受阻或受限。 3 目的 评估出现临床指征时更换留置针与常规更换 (72〜96h)留置针两种更换方式的效果。 4 纳入的研究及对象 4.1 纳入的研究 该系统评价纳入了所有比较常规更换(72〜96h)留置针和出现临床指征时更换留置针的RCT。交叉设计的试验没有纳入。共有7个RCT符合纳入标准,纳入该系统评价。其中,5个在澳大利亚开展研究,在英国和印度开展的研究各1个;5个RCT是单中心试验,1个在澳大利亚3 家医院进行的多中心试验,另1个试验在社区医院开展。6项试验的研究对象包含持续输液和间断输 液的患者,1项仅纳入间断输液的患者。5项研究比较了常规更换(72〜96h更换)和出现临床指征时更换,其余2项则是比较在48h因出现临床指征如疼痛、导管堵塞或静脉炎而拔除或更换留置针。有 5项研究使用标准的静脉炎定义,即出现两个或两个以上的如下症状:穿刺部位血管红、肿、热、痛或扪及条索状;2项还依据肿胀的程度或症状的数目对静脉炎进一步分类为轻、中、重度;1项研究像其他研究一样,同样包括上述症状,且依据严重程度进行评分。 所有的研究均报道使用计算机产生随机数,3项试验用密封的信封进行分配隐藏,另外4项则使用电话或计算机进行分配隐藏。所有评价留置针更换时间的研究中,无论是参与者或医疗服务的提供者,均不可能实现盲法。所有的研究均通过伦理审查。 4.2 研究对象 使用留置针给药至少3d的住院患者,包括间断治疗和连续治疗。排除输注肠外营养者。 5 干预类型及措施 5.1 干预类型 定期更换与出现临床指征更换之前的任何时间均被纳入。任何材质的留置针(例如金属、塑料);没有涂抹或涂抹任何类型的产品(如抗生素、抗凝剂);覆盖任何类型的敷料(如纱布、透明敷贴)均被纳入。 5.2 干预措施 只在出现临床指征时才更换静脉留置针。 6 研究质量 从随机序列的产生、分配隐藏、盲法、选择性报告结果、未完成数据的随访以及其他的潜在偏倚六方面评估所有研究的风险。所有的研究均报道使用计算机产生随机数,避免了选择偏倚和确保了分配隐藏。盲法不可能实现,因为必须识别哪组为常规更换组,哪组为出现临床指征更换组,以防止常规更换组的患者无意进入到干预组。大部分RCT的方法学质量评价高,除了一项RCT外。因为该项研究注解,记录留置针拔管的原因是一项常规的医疗记录工作,这是不可能的,因此基于随机分组的入组可能是伪造的。 7 结果 7.1 导管相关血流感染 共5项研究(4806例患者)评估导管相关血流感染,其中3项研究报道没有发生导管相关血流感染;2项研究报道发生导管相关血流感染。合并这2项研究结果后,常规更换组与出现临床指征更换组的发生率各为2/2 441和1/2 365,但两组导管相关血流感染的发生率没有统计学差异[OR 0. 61,95%CI(0.08,4.68);P 0.64]。(证据等级:高) 7.2 静脉炎 所有的研究共4895例患者,均报道了静脉炎的发生率。合并所有的研究结果后,异质性I2为65%。因此,经过敏感性分析后剔除两项研究对象少于100人的试验,剔除后异质性I2为0,再合并剩余研究的结果。出现临床指征更换组和3d更换组,静脉炎的发生情况各为186/2 365和166/2 441, 两组静脉炎发生率的差异没有统计学意义[RR 1.14,95%CI (0.93,1.39);P 0.20]。这个结果不受连续输液或间断输液的影响。(证据等级:高) 同时还分析了每导管日静脉炎的发生率,两组的差异还是没有统计学意义[RR 1.03, 95%CI (0.84,1.27);P 0.75)]。两项研究使用48d更换作为常规更换组,异质性I2超过60%,所以这2项研究的结果没有进行合并。这2项没有合并分析的研究,其中一项研究出现临床指征更换组的静脉炎发生率为11/26 (42.3%),2d更换组的发生率为 1/21(4.8%);另一项研究出现临床指征更换组静脉炎的发生率为(21/21;100.0%),2d更换组的发生率为2/21(9.5%)。 7.3 任何原因导致的血流感染 1项研究评估了任何原因导致的血流感染,但是两组的发生率没有统计学差异[出现临床指征更换组为4/1 593(0.02%);常规更换组为9/1 690(0.05%) P 0.21]。(证据等级:中) 7.4 渗出 4项研究共4606例患者,评估了渗出的发生率。常规更换组的发生率(452/2 346, 19.3%)明显低于出现临床指征更换组(518/2 260,22.9%)差异具有统计学意义[RR 1.17,95%CI(1.05,1.31);P 0.004]。(证据等级:高) 7.5 局部感染 4项研究共4606例患者,评估了局部感染的发生率。出现临床指征更换组的发生率(2/2 260, 0.09%)与常规更换组的发生率(0/2 346,0.0%)没有统计学差异[RR 4. 96,95% CI(0.24,102.98);P 0.30]。(证据等级:高) 7.6 导管堵塞 5项研究共4806例患者,评估了导管堵塞的发生率。两组的发生率没有统计学差异[出现临床指征更换组为398/2 395(16.6%);常规更换组为 377/2 441(15.40%);RR 1.25,95% CI (0.91,1.71);P 0.16]。(证据等级:高) 7.7 死亡率 1项研究报道了死亡率,每组各有4 例患者死亡,差异没有统计学意义[RR 1.06,95% CI (0.27,4.23);P 0.93]。(证据等级:中) 7.8 费用 3项研究共对4244例患者测算了费用。以澳元(AUD)为准,出现临床指征更换组的费用显著低于常规更换组[MD 6.96,95%CI (9.05, 4.86);P<0. 00001]。(证据等级:中) 8 对实践的启示 该研究发现,出现临床指征更换组与常规更换组,在导管相关血流感染或静脉炎的发生率方面没有统计学差异。这些结果(包括了一个多中心、大样本的RCT)的一致性,提出医疗机构应该采纳出现临床指征时才更换留置针。这将节省相当大的医疗费用,且因可以避免不必要的疼痛而受到病人的欢迎。也可以使繁忙的护理人员减少花在留置针上的时间。为了减少留置针并发症的发生,每个班次护士都应该观察留置针穿刺部位的情况,并且在出现渗出、静脉炎、堵管时及时拔除和/或更换留置针。 9 推荐建议 9.1 建议医疗机构采用出现临床指征时(如滴速减慢或不滴,渗出,穿刺点周围发红、压痛,患者主诉穿刺部位出现明显不适等情况)更换留置针的政策,而非每72〜96h更换一次。(强推荐) 9.2 为了减少留置针相关并发症的发生率,建议每个班次观察留置针穿刺部位的情况。(弱推荐) 9.3 当出现留置针相关并发症,如炎症、渗出和堵管时,应及时拔除和/或更换留置针。(强推荐) 建议今后研究应使用标准的静脉炎的定义并保证足够的样本量;增加疼痛和满意度的评估、提供详细的费用测算、扩大样本的来源(如发展中国家)。 注:本文采用WHO的GRADE等级系统进行证据等级划分。 10 外周静脉留置针更换时间流程图见图1
图1 外周静脉留置针更换时间流程图 申明 最佳实践(Best Practice)所描述的护理程序必须仅被拥有与此领域相关的专业人员所应用。在使用信息之前,必须考虑证据的适用性。尽管在编辑这份最佳实践的过程中,已非常谨慎地总结了可得到的研究结果和专家共识,但经法律许可,对任何由于使用这些证据(在合同中出现、疏忽或其它)所致的任何损失、伤害、支出、花费将不负责任。 这份最佳实践手册提供了关于这个主题目前能获得的最佳证据,希望医疗卫生专业人士能根据他们所处的临床情景、患者的选择和临床判断,将这些证据运用到临床实践中去。 参考文献略 |