脑梗死是最常见的脑卒中类型,是由各种原因所致的局部脑组织血液供应障碍,导致脑组织缺血缺氧性病变坏死,进而产生相应的神经功能缺失表现。
我国脑梗死后70% ~80%的患者因为残疾而不能独立生活。目前医学界比较公认的导致脑梗死高致残率的一个重要因素是忽视脑梗死急性期的康复治疗。因为脑梗死急性期患者病情轻重程度不同,且部分患者还会出现神经功能体征恶化,所以康复难度大,目前尚无统一的康复操作规范和共识。 为此,近日,中华医学会物理医学与康复学会组织国内脑卒中康复领域的众多专家发布了《中国脑梗死急性期康复专家共识》。指南君将要点整理如下。
1. 时间划分:国内外对于脑梗死急性期时间划分尚不统一,我国指南建议脑梗死急性期指发病后2周内。2. 康复干预开始时间和方式:脑梗死患者发病后即应开始康复干预,发病后早期有效的康复治疗能够减轻患者功能残疾,加速恢复进程。此时干预重点包括康复护理、意识水平及吞咽功能的管理、病床上良肢位摆放、体位转换、保持关节活动度和躯体被动活动等。早期康复干预是指当临床症状稳定后24 ~72 h可以给予部分离床康复干预,并鼓励患者逐渐增加康复治疗的主动性。极早期康复干预是指脑卒中24h内给予的部分离床康复干预。3. 康复干预禁忌:合并严重脑水肿、神经功能恶化、颅内压增高、频发癫痫、严重心肺功能不全者。2. 与常规康复相比,过早期和较高强度的离床康复干预影响康复疗效,有研究表明,其会降低发病后3个月时预后良好患者的比例。应根据脑梗死的病因分型和发病机制制订个体化的康复治疗计划,特别是心源性脑梗死的患者。②脑梗死急性期患者康复治疗是安全的,早期宜采用较低强度的离床康复治疗;③加强各学科人员康复意识,重视健康宣教,确保康复治疗的有效延续;④根据患者卒中病因分型、发病机制制订个体化康复治疗方案;脑梗死后意识障碍包括意识水平下降及意识水平正常而意识内容改变,应采用格拉斯哥昏迷评分(GCS)对脑梗死急性期意识水平进行评定。对于仍处于昏迷状态的患者可应用药物、神经反射区电刺激以及味觉、嗅觉和听觉刺激等方法改善其意识水平,同时不能忽略昏迷患者气道护理、吞咽功能的管理以及保持肢体关节活动度防治肌肉萎缩的病床上运动治疗。1.认知功能障碍的评定:脑梗死急性期患者意识水平正常时,首先通过MMSE量表进行认知功能筛查,异常者,根据患者临床症状确定是否允许进行更进一步的细致评定。注意力障碍包括视觉水平、集中能力、分散能力以及持续性检查,记忆力包括韦氏记忆及临床记忆测验,执行能力包括开始、终止及自动调节能力评定;失认症包括视觉、听觉及视空间认知功能评定;失用症包括意念运动性、意念性及肢体运动性失用;2.认知功能障碍的治疗:认知功能康复治疗需重点关注患者的注意力问题,在干预记忆、语言、抽象思维等复杂功能前要尽量保障患者的注意可持续时间,注意力涣散将直接影响患者整体的康复效果。可通过视觉注意训练,根据警觉水平安排训练时间,于警觉水平最高时安排高警觉要求的任务,每日记录治疗维持时间,对患者的进步予以鼓励。随着患者病情进一步稳定,对于认知功能障碍患者逐步增加系统认知功能训练内容。1.吞咽功能评定:脑梗死急性期需要常规进行吞咽功能的筛查,通过床旁反复吞唾液试验、洼田氏饮水试验进行评定,初筛阳性的患者应进一步进行临床吞咽功能评定以及吞咽功能仪器评定,如视频吞咽造影检查或纤维内镜吞咽检查。床旁筛查仅可以确定患者是否存在吞咽障碍,但不能评定患者经口进食的能力。建议筛查阳性患者,应进一步精确评定障碍的性质及程度,分析结果制定细致具体的康复管理策略,且在进一步检查前应禁止经口进食。2.吞咽障碍治疗:包括患者营养给予方式的管理及促进吞咽功能恢复的治疗。营养给予方式的管理,如改变食物的性状、减少进食时的干扰、坐位进食、降低进食速率、减少一口进食量等,这些策略可以降低患者误吸的风险。促进吞咽功能恢复的综合治疗可以改善卒中患者的吞咽障碍并促进其恢复正常的饮食功能,包括口腔感觉刺激训练、口腔运动能力训练、低频电刺激治疗、表面肌电生物反馈治疗、食管扩张术及针刺治疗等;同时不容忽视对患者及长期照顾者的健康指导作用,避免因护理不当导致并发症的产生。1.构音障碍的评定与治疗:构音障碍的评定,即言语表达评定,确定患者构音障碍的存在与否、类型及严重程度。评定分4个方面:构音器官、构音运动、发音评定、交谈评定。评定内容包括呼吸评定(如呼吸支持和呼吸控制)、发声(发音能力)、共鸣(鼻音的程度)、语调和清晰程度等。构音障碍的治疗:脑梗死急性期轻、中度构音障碍患者通过床旁构音器官的辅助运动训练、发音训练、减慢语速来改善其构音;对于重度构音障碍无法进行主动运动或主动运动控制能力差的患者,可通过手法帮助其逐步完成构音运动,口部构音运动器辅助训练,同时可使用替代或辅助沟通交流系统达到交流的目的。2.失语症的评定与治疗:失语症的评定,即语言交流障碍的评定,确定患者是否存在失语症、类型及严重程度。评定内容包括:听理解、口语表达、复数、命名、阅读、书写能力等。对于受损严重的患者可以通过手势、绘画进行评定。失语症的治疗:在脑梗死急性期可在病床旁进行,训练内容以提高患者听理解能力开始,随着理解能力的改善,再将重点转移至口语训练,应用适当难度的听觉、感觉刺激任务引发患者的反应;对于重症患者,可考虑给予使用代偿交流手语及画板进行交流。患者病情进一步稳定,应于治疗室进行系统的言语-语言功能障碍的治疗。1.运动和感觉功能障碍评定:脑梗死后运动功能和感觉障碍主要表现为姿势控制障碍、平衡障碍、偏瘫、共济失调以及深浅感觉障碍等。这些障碍会导致身体的灵活性下降、步态异常、步速减慢、能耗增加进一步影响活动与参与能力。早期身体结构和功能障碍的评定可通过偏瘫功能分期、Fugl-Meyer运动功能评定、Fugl-Meyer平衡评定、Fugl-Meyer感觉评定、Fugl-Meyer关节活动度评定、改良的Asworth痉挛评定量表等进行测试。①良肢位摆放:对于肢体瘫痪严重者,应注重良肢位的摆放,并鼓励患者要更多的患侧卧位,以增加患肢本体感觉的传入。②体位转换训练:包括病床上翻身训练及卧位-坐位转换训练,特别强调的是早期体位转换训练对于患者平衡功能恢复所起的积极作用,这一点也恰恰是在脑梗死早期康复过程中容易被医生、治疗师及家属所忽略。③平衡能力训练:脑梗死后有83%的患者存在平衡障碍,其严重程度和疾病的严重程度呈正相关,在早期如何更多保留原有平衡,更早地建立新平衡是康复医师在制定康复治疗计划时必须考虑的问题,由于患者躯体、前庭和视觉信息对平衡的维持和调节具有前馈(feed forward)和反馈(feedback)的作用,因此在康复治疗过程中应根据患者病情早期进行床上各方向的翻身训练及卧位-坐位转换适应训练。④躯干控制能力训练:早期于病床上做桥式及躯干旋转等运动可提高患者脊柱及骨盆的核心控制能力,并提高运动时由核心向四肢及其他肌群的能量输出,改善肌肉的协调与平衡,增强本体感受功能,为日后的坐位及立位平衡训练打好基础。⑤保持关节活动度治疗:对患者偏瘫肢体各关节进行小于正常活动度10°的重复被动运动,依患者病情可逐渐增加主动参与成分,变被动运动为助力运动训练,对于轻症患者可根据病情早期开展特定动作任务导向性训练等。⑥感觉功能训练:对于浅感觉障碍患者可对患肢进行冷热水交替浸泡刺激,或于运动治疗过程中穿插轻拍、毛刷轻擦等促进浅感觉的恢复。⑦其他治疗:物理因子治疗、中医药等治疗亦是脑梗死后早期常用的康复治疗技术。脑梗死急性期患者进行早期科学的康复干预不仅有助于恢复患者运动功能,还可以防止静脉血栓、压疮、关节挛缩、肺炎、泌尿系感染以及便秘等并发症。脑梗死导致的各种功能障碍以及控制能力下降,使患者在发病后即产生害怕丧失独立活动能力的焦虑、抑郁情绪。需要心理专业人员进行心理社会康复干预,康复团队的每一位成员都应为患者努力营造一个积极的、支持性的环境,并协助家属帮助患者建立各方面适当的应对策略。①意识障碍患者应给予康复促醒治疗、气道护理、吞咽功能的管理以及保持肢体关节活动度等病床上被动运动治疗;②应通过MMSE量表进行认知功能筛查,康复治疗重点关注患者的注意力问题;③常规行吞咽功能筛查,对有吞咽功能障碍者给予康复干预;④对患者言语-语言功能进行评定,判断构音障碍和失语症的类型、程度,制定合理的康复计划及沟通策略;⑤运动、感觉功能障碍的评定和康复干预是患者能否获得功能恢复的关键;⑥制定康复治疗计划应充分考虑患者可能产生的合并症;⑦重视患者脑卒中后心理问题并帮助建立适当的应对策略。1. 急性脑梗死康复干预的重点:按照身体结构与功能、个体活动、社会参与的先后顺序制定康复干预计划;对于身体结构与功能障碍严重的患者,应该暂时推迟后两个层面的干预。2. 重视人和环境的因素:康复计划制定除应考虑患者年龄、病情和依从性等因素外,还应兼顾患者脑梗死后心理情感的变化。早期心理干预能有效缓解患者的焦虑、抑郁等不良情绪,保证患者获得最大程度的恢复。重视丰富环境对患者康复的影响,如在病房内提供简单的康复训练器具,安排小组治疗提高患者的主观能动性;对于存在注意力障碍的患者,为其提供相对安静的治疗环境。
1466950099990849.jpg
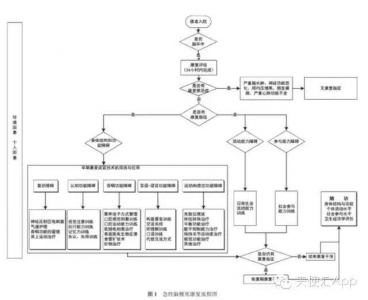
①脑梗死急性期康复干预组织化管理包括多学科团队支持,优化康复工作流程,重视康复质量控制;②用ICF 思想指导脑梗死急性期康复,依照患者病情按照身体结构与功能、个体活动、社会参与的先后顺序制定康复计划;重视人和环境的因素。
摘自:中华医学会物理医学与康复学会,中国脑梗死急性期康复专家共识,中华物理医学与康复杂志.2016,38(1):1-6.