笔者按:为什么需要关于仰卧位低血压综合症的综述? 仰卧位低血压综合征(SHS)是个怀孕后期的临床问题,在60年前就有过详细的描述。子宫左斜位(LUD)一直是产房和手术室SHS标准的临床处理。在美国这是毫无疑问的,出现在产科或产科麻醉的每一本主流教科书。但是,正如赵培山医生指出的,这并一直不是占世界人口大多其他国家的常规处理方式。
现在的问题就变成了:“每个产妇LUD真有必要吗?”“它的潜在机制是什么?”“是否每个孕产妇都会出现?”“在怀孕哪一周开始?”“孕产妇自己知道SHS吗?”“孕妇一躺平就会有SHS吗?”“ 为什么一些孕产妇低血压时反而出现心动过缓?”“能用现行的方法来测量孕产妇的血压吗?”“多少角度的LUD正好?““孕产妇平躺会有什么后果?“”常规椎管内分娩镇痛,剖宫产分娩用的椎管内麻醉或全身麻醉,出现麻醉并发症后(如高/总脊椎),对SHS的影响如何?“”产妇的确需要平卧,比如心脏骤停复苏时,有没有其他办法替代LUD?”
此外,即使在美国,问题可能还会问:“多少孕妇知道SHS?”“有多少人真正认真做了?”“医护工作者应当花多少力气强化这理念?“在循证医学时代,有没有高水平研究证据支持或反LUD?”,甚至,“需要Ia级证据来指导LUD的临床实践吗?”
问题一个接一个。大家都知道这并不是当前的热门话题,但确实需要对它有个系统的回顾。我们日常临床工作中,这可以是性命交关的。在这篇综述后,这或许将成为一个麻醉领域的热点话题。
再谈“仰卧位低血压综合症” 美国塔夫茨大学医学中心麻醉科 赵培山
1950年9月,一位足月经产妇因急性右下腹痛到德克萨斯大学(University of Texas)的帕克兰德医院(Parkland hospital)急诊室就诊。当平躺在检查床上时,孕妇出现面色苍白、浑身虚汗、血压测量不到、心率160次/每分钟。医生怀疑子宫破裂,急诊开腹探查,子宫、胎儿均正常。什么原因引起这个孕妇术前的休克症状呢?几天以后,又一个孕妇急诊入院,平躺时出现休克症状,血压65/40 mmHg。但是,这个孕妇自己换成侧卧位,休克症状消失,血压回升到132/80 mmHg。当医生要求这个孕妇再一次平躺几分钟后,她的血压又降到60/35mmHg。当然,孕妇拒绝继续平躺。这是产科医生霍华德(Howard Ben K)等人1953年发表的论文开头的两个病例[sup][1]。[/sup]
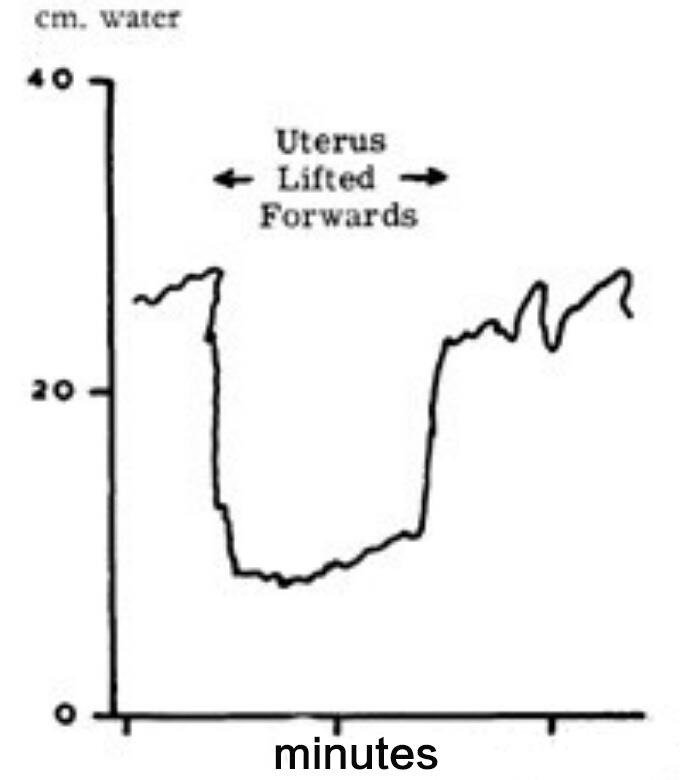
其实,上个世纪30年代初,瑞典产科医生Ahltorp就报道过,妊娠晚期孕妇平躺时会出现休克症状[sup][2][/sup]。人们也早知道孕妇下肢静脉压增高[sup][3][/sup],平躺时动脉压降低[sup][4][/sup]。Ahltorp认为,这是平躺时由于膈肌升高,下腔静脉受阻造成的“心脏功能不全”(cardiac insufficiency)或是一个“子宫-心脏”神经反射(utero-cardiac neurologic reflex)引起。后来,“妊娠期体位性低血压”的临床病例多有报道[sup][5,6][/sup],但霍华德小组是第一个对此现象进行动物和病人研究并发表英文论文的。他们首次使用“仰卧位低血压综合症”(Supine hypotensive syndrome)的名词,并发现11.2%(18/160)的足月孕妇会出现这种“仰卧位低血压综合症”(收缩压下降30 mmHg 以上或绝对值小于80 mmHg),休克症状在仰卧3-7分钟后发生。下腔静脉受压会引起股静脉压的升高,霍华德通过对产妇股静脉压力测量证实,足月孕妇只有在平躺时,股静脉压才会显著升高(平均为24厘米水柱),侧卧时股静脉压下降。即使在剖宫产开腹后,股静脉压仍然不降低,当术者把子宫前翻,股静脉压才恢复到正常的11厘米水柱[sup][1][/sup]。10年后,Scott 和 Kerr[sup] [7][/sup]对下腔静脉压力的测量再次证实,剖宫产病人仰卧时,下腔静脉的压力可以高达20-25厘米水柱(非孕妇为4-8厘米水柱),胸腔内呼吸压的变化也传不到下腔静脉远端。让产妇侧卧,或在胎儿取出前将子宫向前举起可以使下腔静脉压力明显下降(图一)。当下腔静脉压力为20-25厘米水柱时,右心房压力为3-5厘米水柱,胎儿娩出后下腔静脉压力恢复正常,右心房压也随之增高。也就是说,下腔静脉的堵塞导致静脉回流受阻,右心房舒张期充盈压下降,致使心输出量降低25%。
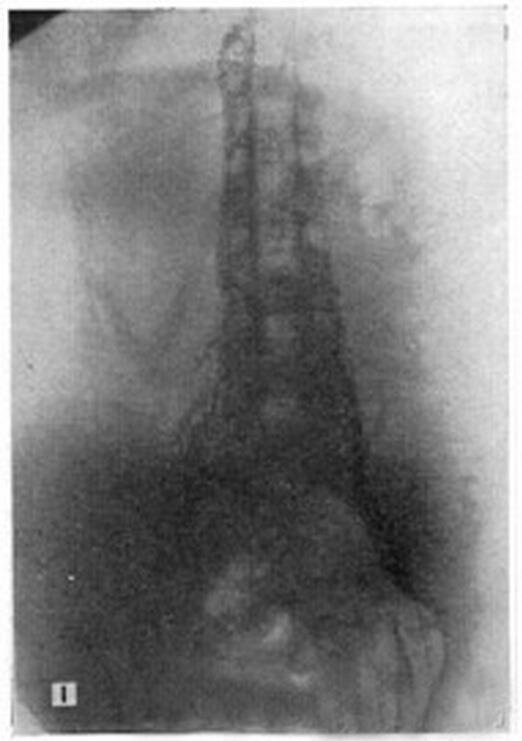
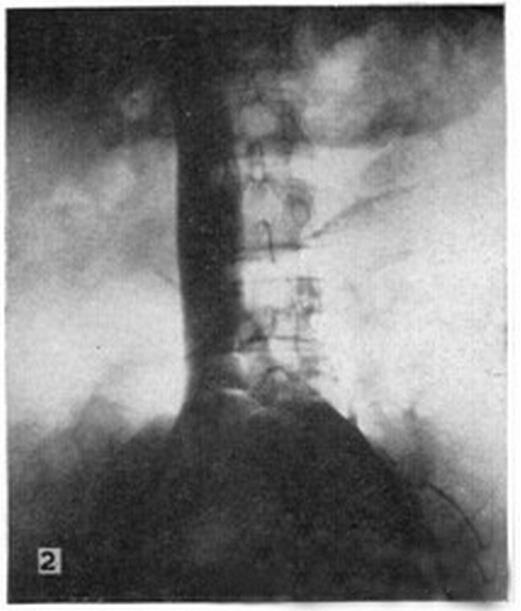
上述血流动力学试验也在影像学上得到了证实。Kerr[sup] [8][/sup]等人对12个行剖宫产的患者(孕32- 40 周)进行了影像学检查发现,从两侧股静脉打入造影剂后,10个病人在下腔静脉分叉处完全堵塞(图二)。而且,堵塞还不只是一个点状压迫,其范围与整个子宫长度相同,高达子宫底部。其他2个病人呈现部分堵塞。左侧髂总(common iliac)堵塞比右侧髂总的更为严重。此时,部分下肢静脉血液通过腰部升静脉(ascending lumbar veins)和脊柱周围静脉丛(complex of veinssurrounding the spinal canal)交通支回流到心脏。胎儿娩出后,所有病人的下腔静脉压迫消失,血流恢复通畅(图三)。
在1953年发表的妊娠晚期“仰卧位低血压综合症”的文章中,霍华德认为主动脉因为压力高、管壁厚而幸免受压。然而,在人们对静脉系统研究了15年后的1968年,Bieniarz J等人[sup][9][/sup]发现,在妊娠晚期和生产过程中,盆腹腔动脉造影(Serial abdominopelvic arteriograms)显示,肾动脉以下的腹主动脉被挤向左侧,造影剂部分缺失。因此,孕妇在妊娠晚期仰卧时,不只是下腔静脉受压,腹主动脉也部分堵塞。之后,人们又进行了动脉压力的测量发现,仰卧时60%的产妇有明显的股动脉压下降,而同时出现肱动脉压下降的只有18%。也就是说,即使母亲上肢测量(肱动脉)的血压正常,也不除外因为为腹主动脉受压而造成的子宫血流不足和胎儿受损的可能[sup][10][/sup] 。
根据上述研究结果,1974年,纽约艾尔伯特。爱因斯坦医学院(Albert Einstein college of Medicine)麻醉学教授Marx GF提出了“主动脉-下腔静脉压迫”(aorto-caval compression)的概念,全释了“仰卧位低血压综合症”[sup] [11][/sup] 。
图一 剖宫产时下腔静脉压变化。切开子宫前将子宫前举对下腔静脉压力的影响(KerrMG.J ObstetGynaecol Br Commonw.1965; 72: 513-29)
图二 剖宫产前仰卧位造影显示下腔静脉血流受阻(Kerr MG et al. Brit. med. J.1964; 1: 532-533)
图三 剖宫产关腹膜后仰卧位造影显示下腔静脉血流正常(Kerr MG et al. Brit. med. J.1964; 1: 532-533)
“仰卧位低血压综合症”的发生率是多少?
在霍华德[sup][1][/sup]的研究中,11.2%(18/160)的足月孕妇会出现“仰卧位低血压”。Holmes[12]较大规模、500名妊娠36周以上孕妇(320初产妇,180经产妇)的研究发现, 31.6%孕妇仰卧时出现收缩压下降大于20%,收缩压下降达40%以上的占到了3.6%。理论上讲,椎管内麻醉/镇痛造成交感神经阻滞,这类产妇的“仰卧位低血压综合症”发生率会更高,但文献中没有相应报道。
“仰卧位低血压综合症”的孕妇临床症状是什么?
恶心、呕吐、胸腹不适或疼痛、手脚麻木、视力障碍、耳鸣、头痛、头晕、烦躁、晕厥等。患者愿意屈膝抱腿,或让患者深呼吸可以部分缓解血压下降[sup][1,12,13][/sup] 。
“仰卧位低血压综合症”的孕妇体征是什么?
面色苍白或青紫、皮肤潮湿、出虚汗、肌肉纤颤、打哈欠、呼吸过度或困难、血压下降、心率增快或减慢等。严重者可出现大小便失禁、惊厥及意识丧失[sup][13][/sup] 。
为什么有些病人在血压降低时,心率是减慢,而不是加快?
Holmes [sup][12][/sup] 在研究中注意到,有些病人,特别是血压下降较严重的病人(收缩压下降> 40%),同时伴有心率减慢(而不是大家想象中的加快)。这是静脉回流严重受阻,由心房反射(Atrial Reflex)引起的。
心房反射也叫Bainbridge Reflex,是英国生理学家,Francis Arthur Bainbridge 1915年在狗身上试验发现。1982年,科学家又在人类证实此反射的存在[sup][14][/sup] 。它是一个正反馈机制。当静脉回流增加造成中心静脉压增高时,心房和(体、肺)静脉系统的牵拉受体(stretch receptors)受到刺激,使控制窦房结(sinoatrial node)的交感神经活性增强,副交感(迷走神经)活性减弱。为了保护静脉系统压力不过于升高,心率代偿性增快,让心室将腔静脉和心房血尽快泵出。由于当初Bainbridge并没有阐述静脉回流降低时的心率减慢,而是后来的研究证实的,所以,现在人们把“静脉回流降低时的心率减慢”叫做“反向Bainbridge反射”(Reverse Bainbridge Reflex)。最近,有人提出,完整的Bainbridge 反射(心率随静脉回心血量的变化而加快或减慢)也叫“心肺反射(cardiopulmonary reflex)”[sup][15][/sup]
大家熟知的“动脉压力感受器反射”(Arterial Baroreceptor Reflex)是Bainbridge论文发表8、9年后,知道的第二个心血管反射。为了代偿体位改变引起的血压变化,动脉压力感受器反射在人类心血管反射中起主导作用。心房反射和动脉压力感受器反射对心率的作用正好相反,即:心房静脉回流增加导致静脉系统压力增高时(不是动脉压增高),心房反射为主,心率加快(正反馈机制);当动脉压力降低时(不是静脉压降低),主动脉弓和颈动脉窦的压力感受器反射为主,心率加快(负反馈机制)。
第三个心血管反射叫“ Bezold–Jarisch reflex”。最初,是在动物实验中使用降压药,藜芦生物碱(veratrum alkaloids)观察到的三联征(心率减慢、血压下降和呼吸减慢或停止)。反射入路受体在心室壁,不在血管。有报道,在轻、中度出血时,动脉压力感受器反射引起心率加快和外周血管收缩,以维持正常血压。大出血时(失血30%以上),心肌用力收缩充盈不足的心室,实验证实,这种机械刺激使左心室受体(而不是静脉系统或心房受体)被激活,从而抑制交感神经活性,引起心率减慢、外周血管扩张和血压下降[sup][15][/sup] 。
研究证实,吸入和静脉麻醉药可以抑制动脉压力感受器反射,但还没有麻醉药物对心房反射影响的研究。如果,麻醉药物对心房反射抑制较弱,那么,心房反射在麻醉病人中会起到主导作用。心血管反射的复杂性和相互制约,使得临床表现多变。但是,根据目前临床观察和文献,一般认为:大出血时的心率减慢与Bainbridge 反射无关,椎管内麻醉/镇痛时的心率减慢是由(反向)Bainbridge 反射引起[sup][15][/sup] 。
为什么说椎管内麻醉/镇痛时的心率减慢是由(反向)心房反射引起?
尽管,压力感受器反射在椎管内麻醉/镇痛引起低血压时会造成心率加快,然而,无论高位(T4以上)还是低位(T4以下)腰麻时,病人常出现心率减慢或不变。高位腰麻时的心率减慢通常被认为是因为心交感神经(T1-T4)被抑制所致,但低位腰麻时的心率减慢却不能用心交感神经抑制解释。
当病人因为高位腰麻血压降低又有心率减慢时,将病人下肢抬高或头低位(使静脉回流增加)会使血压和心率同时增加。如果,高位腰麻时的心率减慢是单纯由于心交感神经抑制引起,那么,病人体位改变不会使得心率增加。
如果保持静脉回流正常,切断心脏交感神经造成的心率减慢大约是10%,而腰麻时病人心率减慢往往大于10%。
腰麻时的心率减慢与麻醉平面无关,而是受血压下降程度影响。血压下降程度与静脉回流减少程度直接关联。如上所述,静脉压力改变引起的心率变化是心房反射所致。
腰段硬膜外病人血压下降时,本来应该由于动脉压力感受器反射引起心率加快,但研究证实病人心率不变,这实际是静脉回流降低时的心率减慢(心房反射)造成[sup][15][/sup] 。
“仰卧位低血压综合症”的并发症有哪些?
胎儿缺氧[sup][7][/sup]和低阿氏评分(Apgar score)[sup][16][/sup] 。Kerr[7]观察到一例因第一产程胎心缓慢,准备要剖宫产的产妇,测量血压时发现产妇血压低。让产妇侧卧后,胎心恢复正常。这个例子说明产妇体位造成的低血压足以导致子宫胎盘血流灌注降低,胎儿缺氧。我们在中国行的医院里也遇到过同样病例。
可能导致胎盘早剥[17]。下腔静脉受压后,压力返传到绒毛蜕膜间隙(chorio-decidual space)造成胎盘早剥。为了证实这个假设,有人在剖宫产时,将子宫抬起,用手压住下腔静脉,确实看到胎盘剥离。当然,有专家争论这不是由于下腔静脉受阻引起,而是抬起子宫时,子宫静脉受阻造成[7]。
肾血流灌注降低,输尿管受压,尿量减少[sup][7][/sup]
多普勒测速仪(dopplervelocimetry)显示,妊娠晚期(29-41周)孕妇仰卧时颈内动脉血流速度降低37%,提示脑供氧不足[sup][18][/sup] 。
在全麻或腰麻下,交感神经被阻滞,血管收缩代偿能力下降。文献中有报道,因为这种失代偿,腰麻引起的血压下降加上“仰卧位低血压”可能是剖宫产腰麻后病人循环衰竭和死亡的原因[sup][12,19,20] [/sup]。即使没有麻醉的情况下,最近有报道,一位41岁的肥胖孕妇(身高173 cm,体重128 kg,孕前113 kg),37周因羊水过多入院时怀疑妊娠糖尿病和巨大儿,出院后第9天,丈夫发现其死于卧室。死者平身仰卧在床,尸解证实颈静脉和锁骨下静脉扩张,下腔静脉萎陷,双侧股静脉扩张充血。诊断“仰卧位低血压综合症”为可能致死原因[sup][21][/sup] 。
如何处理主动脉-下腔静脉压迫引起的“仰卧位低血压综合症”?
很多孕妇本能地侧卧从而缓解身体不适告诉了我们答案。临床试验也证实,把孕妇右胯垫高,使骨盆左倾15-30度可以减轻,但不是解除主动脉下腔静脉受压[sup][22] [/sup]。为什么15度?上个世纪70年代,当人们用水囊、气袋、沙垫、胶皮楔和倾斜手术台等方法时,Crawford[23]使用胶皮楔让剖宫产病人骨盆倾斜15度,有效地减少了下腔静脉受压的并发症。与仰卧位母亲的婴儿比较,15度倾斜位母亲的婴儿脐带血酸中毒较少,阿氏评分较高。但是,多数孕妇在15度时,主动脉下腔静脉还有可能受压。研究表明,骨盆左倾30度,用手将子宫推向左侧,或是完全左侧卧位时,心输出量和下肢血压可以进一步回升[sup][22,24] [/sup],认为倾斜30-45度更为有效[sup][13][/sup] 。但是,倾斜度太大会引起产妇不舒服,手术台上尤为明显。正常志愿者在手术台倾斜平均9度(范围4-14度)时会感到不安[sup][22][/sup] 。所以,有人建议,在剖宫产时右胯垫高15度,在产房床上垫高30度。如果子宫左倾不能缓解孕产妇的症状或胎心异常,可以转为完全左侧卧位[sup][25][/sup] ,或试着让病人左胯垫高,使子宫右倾[26]。总之,根据具体情况来调整垫高角度和方向。最近,有研究提示垫起腰部比垫起胯部能更好地缓解仰卧位低血压[sup][27][/sup] ,这还有待于进一步证实。
实际工作中,如果没有特制的水囊、气袋,常用大枕头或卷起毯子替代,可以将孕妇右侧腰部和胯部一起垫高,不至于使孕产妇扭着腰难受。要注意的是,大部分麻醉人员都对垫高角度估计过高(实际角度低于估计角度)[sup][28][/sup] 。
很多研究是在怀有健康胎儿的正常孕妇中进行的,子宫倾斜位对于高危产妇和胎儿更为重要[sup][11][/sup] 。比如,出血、早产、肥胖等病人绝对不要平躺。在孕妇心肺复苏时,子宫对主动脉和下腔静脉压迫会造成静脉回流减少及心输出量降低,更值得注意。
虽然,至今还没有这类病人有关子宫压迫对心血管血流动力学影响的研究,但是,主动脉下腔静脉减压对她们心肺复苏的重要性显而易见。最有效的方法是手推子宫左侧位(图四、五)[sup][29][/sup],这样,孕妇可以保持平卧位,有利于同时进行有效的胸部按压、气道处理、静脉开放和除颤,以增加复苏成功率。右胯垫高使子宫左倾后,胸部按压力量只有80%达到心脏[30],而有效的胸部按压是抢救关键[sup][29] [/sup]。
图四 子宫左移双手法(Jeejeebhoy FM et al. Emergency Medicine International 2013; 6: 1-8)
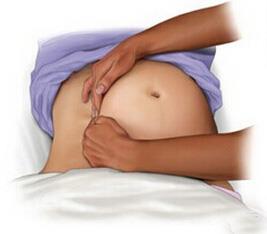
图五 子宫左移单手法(Jeejeebhoy FM et al. Emergency Medicine International 2013; 6: 1-8)
为什么在妊娠20周以后要子宫倾斜位?
虽然,妊娠子宫在12周时开始出盆腔,但一般到20周时,子宫底部可在肚脐水平摸到,也就是说,子宫真正进入腹腔。有报道,妊娠20周以后仰卧孕妇会出现下腔静脉受压的症状[sup][13][/sup] 。还有研究显示,妊娠20周以后孕妇肾血流灌注下降,肾造影显示输尿管受压,尿量减少[sup][7][/sup] 。所以,妊娠20周以后的孕妇禁忌平躺。剖宫产或妊娠20周以后的非产科手术,病人过到手术床上的第一件事就是把病人右侧跨部垫高。
病人平躺后会马上发生“仰卧位低血压综合症”吗?
虽然有报道,低血压可以在仰卧位30秒或是30分钟后出现,但通常是在病人仰卧3-10分钟后才会发生[sup][13][/sup]。主要原因是静脉血在下肢蓄积,从而使回心血流减少,心输出量降低需要时间。
为什么不是每个人都会有“仰卧位低血压综合症”呢?
从文献中我们看到,虽然下腔静脉压迫发生在大多数妊娠中、晚期的孕妇,但下腔静脉受压不一定会造成“仰卧位低血压综合症”[sup][7][/sup] 。可能的原因包括:
多数病人的静脉侧枝循环丰富,可以代偿性地增加回流静脉血[sup][7] [/sup]。子宫卵巢动脉交通支足够可以代偿主动脉部分阻塞。
正常动脉压力感受器反射是一种快速的负反馈作用,当回心血量因下腔静脉受阻减少而引起血压下降时,压力感受器反射会引起外周血管阻力增高和心率加快,从而维持血压正常[sup][7][/sup] 。
子宫形状的差异和硬软程度不同。宫缩时子宫变硬并成为卵圆形凸起,骨性脊柱从而保护了下腔静脉受压。在宫缩间期,子宫变软,压迫后面的下腔静脉。但宫缩间期很短,正常为1-3分钟,从而避免对下腔静脉的长时间压迫[sup][1][/sup] 。
孕妇腰部脊柱前突的程度不同,前突不明显的使得下腔静脉不易受压[sup][12][/sup] 。
既然“仰卧位低血压综合症”不是每个人都有,为什么所有病人都要子宫左倾位?
如上所述,孕妇动静脉的侧枝循环很重要,静脉侧枝循环丰富,可以代偿下腔静脉受压,子宫卵巢动脉交通支足够,可以代偿主动脉部分阻塞。但是,我们没有办法确定哪个孕妇的动静脉侧枝循环足以代偿主动脉-下腔静脉受压,哪个孕妇的神经反射活动足以使外周血管收缩到血压正常的程度。再有,实验证实,腹主动脉下段分支灌注的股动脉和腘动脉压在上肢动脉压正常时也可以降低。也就是说,即使母亲上肢测量(肱动脉)的血压正常,也不除外可能因为腹主动脉受压而造成的子宫血流不足和胎儿受损[sup][31][/sup] 。而且,这个是每一个孕产妇都能做得到的、几乎不需要花费的简单动作。因此,为了母婴安全,所有病人都应该采取这一措施,预防主动脉下腔静脉受压。
参考文献
1,Howard KB, Goodson JH, Mengert WF. Supine hypotensive syndrome in late pregnancy. Obstet. Gynec. 1953; 1: 371-7
2,Kinsella SM, Lohmann G. Supine hypotensive syndrome. ObstetGynecol 1994; 83: 774-88
3,Burwell CS.Ann. intern. Med. 1938; 11: 1305
4,Hansen R. Ohnmacht und Schwangerschaft (Fainting and pregnancy)。 Klin. Wschr. 1942;21:241-5
5,Brigden W, Howarth S, Sharpey-Schafer EP. Postural changes in the peripheral blood-flow of normal subjects with observations on vasovagal fainting reactions as a result of tilting, the lordotic posture, pregnancy and spinal anaesthesia. Clin Sci.1950; 30; 9(2):79-91.
6,Mcroberts WQA. Postural shock in pregnancy Am J Obstet Gynecol. 1951;62(3): 627-32
7,Kerr MG. THE MECHANICAL EFFECTS OF THE GRAVID UTERUS IN LATE PREGNANCY. J ObstetGynaecol Br Commonw.1965;72: 513-29
8,Kerr MG, Scott DB, Samuel E. Studies of the Inferior Vena Cava in Late Pregnancy. Brit. med. J.1964; 1: 532-533
9,Bieniarz J, Crottogini JJ, Curuchet E et al. Aorta-Caval compression by the uterus in late human pregnancy. II. An arteriographic study. Am J Obstet Gynecol. 1968; 100: 203-17
10,Eckstein, KL and Marx GF. Aortocaval compression and uterine displacement. Anesthesiology 1974; 40: 92-6
11,Marx GF. AORTOCAVAL COMPRESSION: INCIDENCE AND PREVENTION. Bull N Y Acad Med.1974; 50 (4): 443-6
12,Holmes F. Incidence of the supine hypotensive syndrome in late pregnancy. A clinical study in 500 subjects. J ObstetGynaecol Br Emp.1960; 67: 254-8
13,Kinsella SM, Lohmann G. Supine hypotensive syndrome.ObstetGynecol 1994; 83: 774-88
14,Boettcher DH, Zimpfer M, Vatner SF. Phylogenesis of the Bainbridge reflex. Am J Physiol 1982; 242: R244–6
15,Crystal GJ and Salem MR. The Bainbridge and the “Reverse” Bainbridge Reflexes: History, Physiology, and Clinical Relevance. AnesthAnalg 2012;114: 520–32
16,Goodlin RC. Aortocaval compression during cesarean section. A cause of newborn depression. Obstet Gynecol.1971; 37(5): 702-5
17,Mengert WF, Goodson JH, Campbell RG, Haynes DM. Observations on the pathogenesis of premature separation of the normally implanted placenta. Am J Obstet Gynecol.1953; 66(5):1104-12
18,Ikeda T, Ohbuchi H, Ikenoue T, Mori N. Maternalcerebral hemodynamics in the supine hypotensive syndrome. Obstet Gynecol.1992;79(1): 27-31
19,Holmes F. Spinal analgesia and caesarean section; maternal mortality. J ObstetGynaecol Br Emp.1957; 64(2): 229-32
20,Williams B. Collapse from spinal analgesia in pregnancy. Anaesthesia 1958; 13: 448-453
21,De-Giorgio F, Grassi VM, Vetrugno G, d’Aloja E, Pascali VL, Arena V. Supine Hypotensive Syndrome as the Probable Cause of Both Maternal and Fetal DeathJ Forensic Sci, November 2012; 57 (6): 1646-9
22,Kinsella SM,Lateral tilt for pregnant women: why 15 degrees? Anaesthesia, 2003; 58: 835–837
23,Crawford JS, Burton M, Davies P. TIME AND LATERAL TILT AT CAESAREAN SECTION Brit. J. Anaesth. (1972; 44: 477-84
24,Paech MJ. Should we take a different angle in managing pregnant women at delivery? Attempting to avoid the 'supine hypotensive syndrome'. Anaesth Intensive Care. 2008;36(6): 775-7
25,Mendonca C, Griffiths J, Ateleanu B, Collis RE. Hypotension following combined spinal-epidural anaesthesia for Caesarean section Left lateral position vs. tilted supine position. Anaesthesia, 2003; 58: 428–31
26,Hirabayashi Y, Saitoh K, Fukuda H, Shimizu R. An unusual supine hypotensive syndrome during cesarean section: the importance of trying right tilt if there is a poor response to left tilt. Masui. 1994; 43(10):1590-2
27,Zhou ZQ, Shao Q, Zeng Q, Song J, Yang JJ. Lumbarwedge versus pelvicwedge in preventing hypotension following combined spinal epidural anaesthesia for caesarean delivery. Anaesth Intensive Care. 2008;36(6):835-9
28,Jones SJ, Kinsella SM, Donald FA. Comparison of measured and estimated angles of table tilt at Caesarean section British Journal of Anaesthesia 2003; 90 (1): 86-7
29,Jeejeebhoy FM and Morrison LJ.Maternal Cardiac Arrest: A Practical and Comprehensive Review. Emergency Medicine International 2013; 6: 1-8
30,Rees GAD and Willis BA. “Resuscitation in late pregnancy,” Anaesthesia 1988; 43 (5); 347–9
31,Eckstein, KL and Marx GF. Aortocaval compression and uterine displacement. Anesthesiology 1974; 40: 92-6.
|