大医治未病,优护防PI。
——题记
到手术室工作已半年余,亲身体会到我们手术室的各位老师在对患者优质护理服务和人文关怀方面做的大量创新和改进工作,众所周知手术室面对是需要麻醉的手术患者。根据手术的性质选择的麻醉方式不同,患者麻醉后全部都是被动卧位;根据手术的部位选择卧位不同,根据手术的难易度手术时间长短不一,短的需要一小时左右,时间长的多达十余小时。那么患者就要面临一个很棘手的问题——压力性损伤。
预防压力性损伤是我们日常工作中最常见的问题也是最棘手的问题,面对这个问题,我们手术室多位老师亲身躺在手术床上,去体验每个卧位,经过反复商讨与调整,改善了日常工作中摆放患者体位时存在的缺陷并进行创新,目的就是能使患者在不影响手术的情况下有效的预防压力性损伤,还能使患者达到相对最大舒适化,真正的做到优质护理服务。今天就为大家分享一下我们手术室老师在预防压力性损伤方面而做的改进和创新。
分享前先与大家温故一下压力性损伤的相关知识:1.压力性损伤的最新定义
1.1压力性损伤(Pressure Injury, PI):是发生在皮肤和(或)皮下组织的局限性损伤,通常发生在骨隆突处或其他设备接触处。该损伤可表现为局部组织受损但表皮完整或开放性溃疡,并可能伴有疼痛。剧烈和(或)长期的压力或压力联合剪切力可导致压力性损伤出现。皮下软组织对压力和剪切力的耐受性受微环境、营养、灌注、合并症和软组织条件的影响
1.2术中压力性损伤:患者在术中受压部位于术后几小时至六天内发生的组织损伤,其中以术后1-3天最多见。
2.压力性损伤的最新分期及特点
2.1压力性损伤最新分期
Ⅰ期:皮肤完整,指压不褪色红斑;深色皮肤可能表现不同;
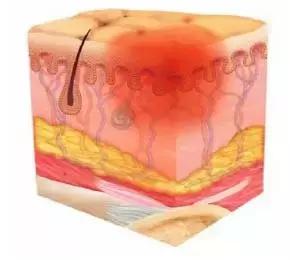
Ⅱ期: 部分真皮层缺损,伤口床有活力,基底呈粉红色或红色;
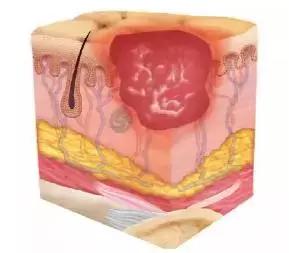
Ⅲ期:皮肤全层缺损,可呈现皮下脂肪组织和肉芽组织伤口边缘卷边(上皮内卷)现象。
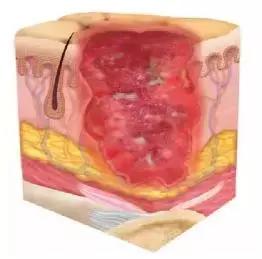
Ⅳ期:全层皮肤和组织的损失,溃疡面暴露筋膜、肌肉、肌腱、韧带、软骨或骨溃疡;
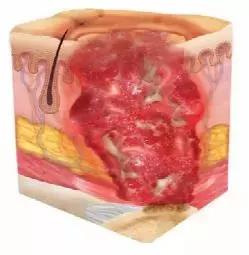
不可分期:全层皮肤和组织缺损,其表面的腐肉或焦痂掩盖了组织损伤的程度,一旦腐肉和坏死组织去除后,将呈现3期或4期压力性损伤;
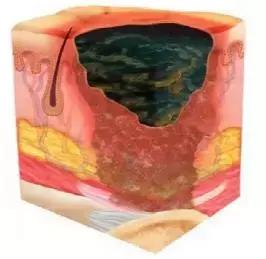
深部组织损伤:皮肤局部出现持久性不褪色深红、褐色或紫红色改变,或表皮分离后出现暗红色伤口床或充血性水泡。深肤色人群中变色可能会有不同。

2.2压力性损伤各期特点
Ⅰ期:皮肤完整、发红,与周围皮肤界限清楚,压之不退色,常 局限于骨凸处。
通常在骨突出部位有局部指压不变白的红肿,且皮肤完整。肤色深的可没有明显的压红,但颜色可能与周围皮肤不同。
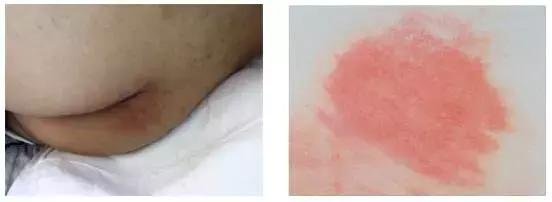
Ⅱ期:部分表皮缺损,皮肤表浅溃疡,基底红,无结痂,也可为完整或破溃的血泡。
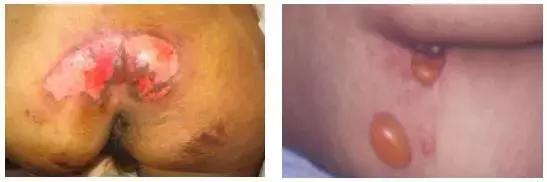
Ⅲ期:全层皮肤缺失,但肌肉、肌腱和骨骼尚未暴露,可有结痂、皮下隧道。
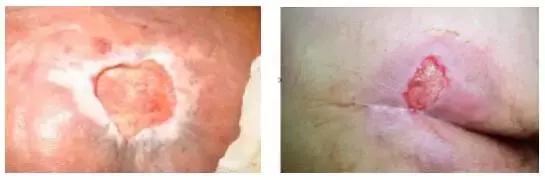
Ⅳ期:全层皮肤缺失伴有肌肉、肌腱和骨骼的暴露,常有结痂和皮下隧道。
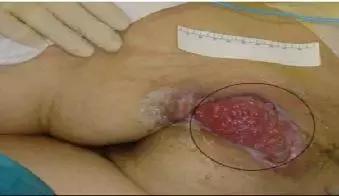
不可分期:由于压力或剪力造成皮下软组织损伤引起的局部皮肤颜色的改变(如变紫、变红)。
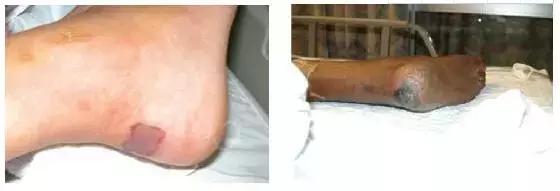
深部组织损伤 :全层皮肤缺失但溃疡基底部覆有腐痂和(或)痂皮。
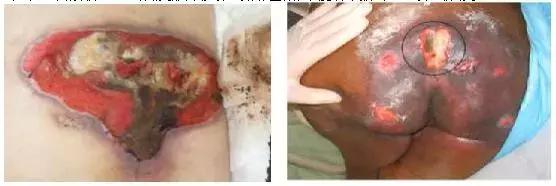
3.压力性损伤发生的原因
3.1外源性因素:压力性损伤是压力、剪切力、摩擦力等多种力学因素联合作用的结果。其中压力是导致压力性损伤的最重要的原因,剪切力是深度压力性损伤形成的主要原因。 压力性损伤的发生是两种或两种以上的力共同作用的结果,与力的大小和作用时间有很大关系。
3.2内源性因素
3.2.1体重因素 体重与压力性损伤受损程度呈正相关;
3.2.2年龄因素 压力性损伤发生率与年龄因素呈正相关。
3.2.3疾病因素 严重的营养不良、低蛋白血症、 糖尿病、瘫痪、恶性肿瘤等。
3.3手术相关因素
3.3.1麻醉:麻醉相关药物使血管扩张,血流缓慢,肌肉松弛,丧失反应,皮肤缺氧加重;
3.3.2手术时间:压力性损伤发生与手术时间呈正相关,手术时间大于2.5小时是压力性损伤发生的危险指数,压力持续2小时以上即可发生不可逆损伤,持续压力4小时将不可避免压力性损伤,每延长30分钟压力性损伤发生率增加33%;
3.3.3手术体位 :手术体位是手术护理的关键部分。
3.4术中外作用力
3.4.1手术中调整手术床的角度方向,如 腹腔镜子宫,肾脏手术,腹腔镜胆囊切除,剪切力和摩擦力增加;
3.4.2骨科手术使用锤子凿电钻等使压力摩擦力增加;
3.4.3手术医生给予的压力 将手放在病人的身体上导 致压力增加。
3.5温度与潮湿
3.5.1体温过低时外周血液循环不良末梢血液循环障碍,导致受压部位缺血缺氧增加压力性损伤发生的危险;
3.5.2手术中的血液、体液、冲洗液均可导致皮肤潮湿皮肤表面的弱酸性环境被破坏,导致细菌的繁殖,潮湿皮肤比干燥皮肤压力性损伤的发生率高5倍;
3.5.3皮肤长时间受压合并体温升高时,可增加压力性损伤的易感性。
3.6术中低血压:术中低血压时间较长可引起组织灌注不足,可降低组织对缺血缺氧的耐受力,是影响术中压力性损伤发生的危险因素。
3.7手术护士及医生的自身原因
3.7.1医生护士工作不熟练,手术用物准备不充分导致手术时间延长;
3.7.2护士经验不足,体位摆放不当,术中不能对患者的皮肤情况进行评估,未采取积极措施。
以上三方面就是压力性损伤相关知识,接下来从卧位(仰卧位、侧卧位、俯卧位及截石位)摆放方法及要点、压力性损伤的管理、术中压力性损伤的预防及护理三大方面为大家分享一下我们手术为预防压力性损伤所做的改进与创新。(以下图片中的“模拟人”均是来自我们手术室老师)
4.卧位摆放方法及要点
4.1仰卧位摆放方法及要点
4.1.1手术床上铺硅胶软垫。

4.1.2患者仰卧,头下垫头圈,使头部和颈椎位于水平位,防止颈部肌肉过度牵拉。

4.1.3双上肢自然放于身体两侧,中单固定双手,中单置于病人和体位垫之间 ,使上肢固定更加牢靠 ,避免上肢与床旁金属接触,确保皮肤不被高频电刀灼伤。
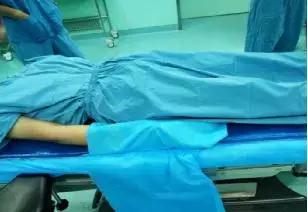
4.1.4双下肢伸直,腘窝下放一软垫,在膝部上5cm处用约束带固定膝部,松紧度适宜。
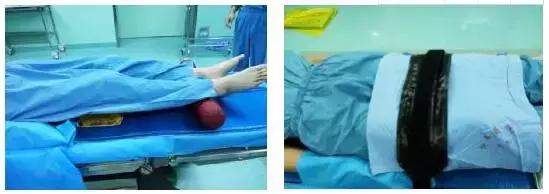
4.1.5足跟部垫一软垫,使足跟悬空。
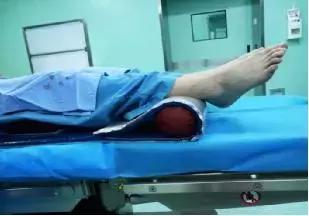
4.1.6易受压部位:枕骨,胸椎,肩胛骨,肘突,骶尾部,足跟。
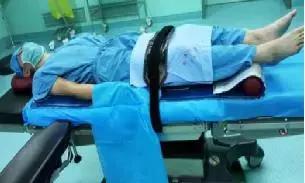
4.1.7仰卧位使用体位垫:头圈,硅胶长垫,约束带,硅胶肩垫,长条软垫。

4.2侧卧位摆放方法及要点
4.2.1手术床上铺硅胶软垫。

4.2.2患者健侧卧位90度,将下方手臂放在配有硅胶垫的托手板上,并用约束带固定。
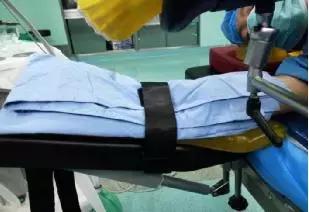
4.2.3上方手臂置于放有硅胶垫的支撑架上,在安置上臂支撑架时应注意支架的角度和高度,掌心向下,手指处于自然弯曲状态,确保肘弯保持水平略低于肩的位置,防止造成神经肌肉的损伤,并用约束带固定上肢。
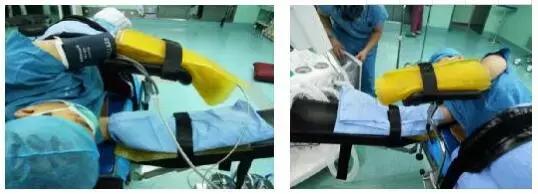
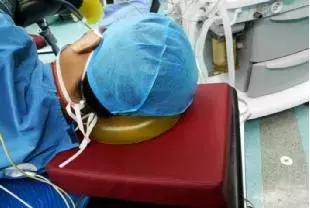
4.2.4头下枕一方垫和一硅胶头圈,耳廓置于头圈的圈隙里,避免耳廓受压,头部支撑要有一定的高度,使上臂三角肌群留有空隙,防止三角肌受压。
4.2.5腋下垫一腋垫,距腋窝约10cm,防止上臂受压损伤腋神经。

4.2.6胸背部两侧各垫一个方形软垫于中单下,并用约束带固定腰部和髋部。
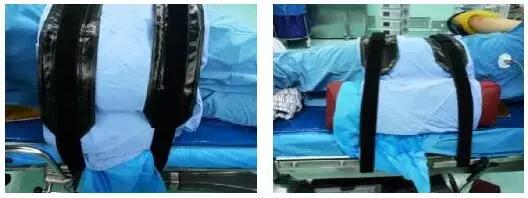
4.2.7下侧下肢伸直,上侧下肢屈曲,有利于固定和放松腿部,两腿之间放一大软垫,保护膝及骨突处。

4.2.8下肢外踝处用硅胶垫支撑,避免造成压力性损伤。

4.2.9心电监护电极片贴于患者后背,导线顺于床头上方。
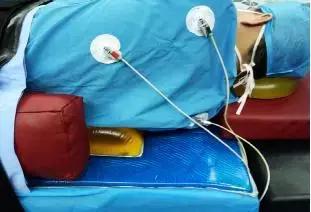
4.2.10 易受压部位:耳廓,肩峰,肘突,肋骨,髂嵴,膝关节内外侧,内外踝。
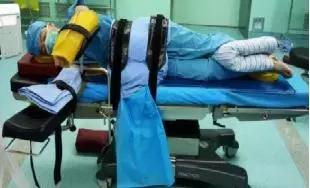
4.2.11侧卧位使用体位垫。

4.3截石位摆放方法及要点
4.3.1手术床上铺硅胶软垫,患者仰卧,向下平移患者使臀部与手术床腿板下折边缘平齐。

4.3.2固定腿架,并在腿架上平铺硅胶垫,备好约束带。
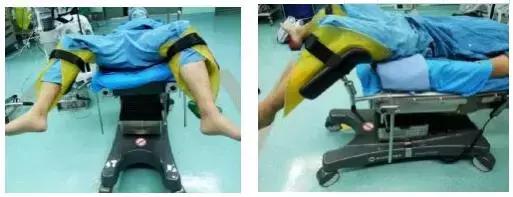
4.3.3双腿放于支腿架上屈膝90度,调节腿架的高度,两腿外展约80-90度,保持腘窝不受压并约束带固定双腿,使用约束带时,不要直接系在膝关节上,而应固定在小腿。
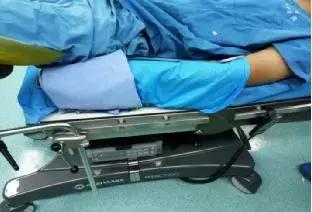
4.3.4固定双手,调整手术床下板位置时,注意保护双手,防止被夹伤。
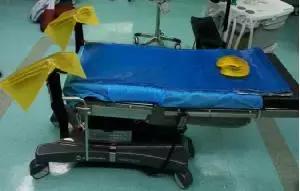
4.3.5截石位使用体位垫。

4.3.6截石位压力性损伤好发部位:枕骨、胸椎、肩胛骨、肘突肱骨内外上髁、骶尾骨、股骨内外上髁
4.4俯卧位摆放方法及要点
4.4.1手术床上置硅胶俯卧体位架,床头置硅胶俯卧头架。

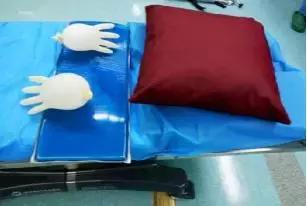
4.4.2床中间(双膝处)放一硅胶垫,双足处放一软垫。
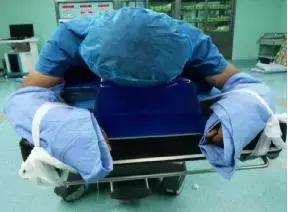
4.4.3患者麻醉后将患者翻身从平车移到手术床上,头放在硅胶头架上,保护眼眶不受压,双上肢向前曲屈,置于头的两侧,用约束带固定双上肢。
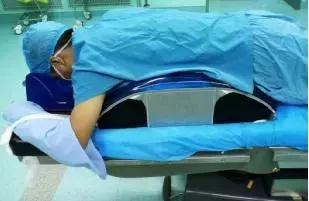
4.4.4患者胸部置于俯卧架上,使腹部悬空,女性患者注意保护乳房。
4.4.5双膝置于硅胶垫上,膝下放毛毛虫或手套自制水球,保护膝部不受压,双足垫软枕,使踝关节自然下垂。
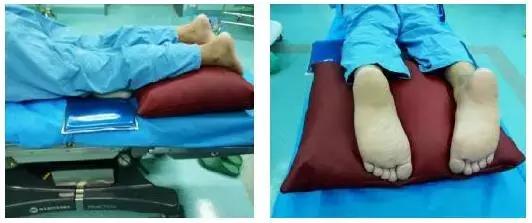
4.4.6易受压部位:面颊、眼眶、耳廓、肩峰、髂前上棘、肋缘突出部、膝前部、足尖、女性乳房、男性生殖器。
4.4.7俯卧位使用体位垫。

5.压力性损伤的管理(我们科室根据自身实际情况制定,仅供参考)
5.1 压力性损伤评估对象的范围:符合以下任何条件必须评估
5.1 .1手术时间超过三小时;
5.1 .2 侧卧位,俯卧位;
5.1 .3受压部位皮肤存在压力性损伤破损,水肿等;
5.1 .4术中病情变化,大出血,手术时间延长等;
5.1 .5危重抢救烦躁不安的患者;
5.1 .6年龄大于70岁;
5.1 .7消瘦(BMI28)。
5.2 手术患者压力性损伤评估工具
5.2.1评估项目:年龄 体质指数,BMI,麻醉方式,手术体位,受压点皮肤,输血或冲洗,预计术中施加压力,预计手术时间;
5.2.2评估总分8-32分,分值越少,发生压力性损伤的风险也大,评分22-24提示轻度危险,20-21提示中度危险,小于19分提示高度危险;
5.3根据评分,压力性损伤高风险患者,术前签署压力性损伤风险告知书。
6.术中压力性损伤的预防及护理
6.1 人员培训与考核 压力性损伤相关知识培训考核,手术相关危险因素的识别及评估,手术体位摆放培训,考试合格后担任巡回工作
6.2 术前访视 心理护理,压力性损伤的评估,医护沟通
6.3 术前改善患者的基础状况,加强营养,控制血糖
6.4 选择合适的手术床和用物,如硅胶垫,软枕等
6.5 正确摆放体位
6.5.1动作轻柔,避免拖,拉,拽等动作尤其是受压部位;
6.5.2保持卧位稳定肢体舒展,衔接部位凹陷处用软垫撑;
6.5.3保持体位垫与皮肤之间无褶皱,干燥,无皮肤挤压;
6.5.4约束带柔软干燥松紧适宜;
6.5.5控制手术床摇床的次数和角度倾斜度控制在10-20度避免身体移位。
6.6 重点部位的保护 受压部位可以涂石蜡油,泡沫敷料,硅 胶垫的使用,术中条件允许,按摩受压部位
6.7 保持皮肤干燥
6.7.1调节好室温,减少患者汗液的排出;
6.7.2规范手术消毒操作,消毒液不易过多;
6.7.3 术中使用切口保护套防止冲洗液体液血液浸湿受压 皮肤。
6.8 术中保暖
6.8.1室温的调节;
6.8.2使用加温输液器,输注温液体,冲洗液加温;
6.8.3使用变温毯,棉被棉腿套为病人保暖;
6.8.4加强病人术中体温检测。
6.9 术中观察护理及术后交接
6.9.1巡回护士术中加强巡视,提醒手术医生不要对患者施加压力;
6.9.2术中调整体位时,提醒手术医生对患者进行恰当的保护;
6.9.3术后与恢复室护士或病房护士当面交接,术中的体位及受压部位重点交接,并注意观察加强护理。
以上就是我们手术室为有效预防压力性损伤所做的改进与创新。通过有效压力性损伤的预防护理,连续、定期、全面多层次评估监控,详尽有效的护理计划,不断根据危险因素改善护理措施,并以病人为中心,一切从病人的实际出发,强调“个性化”的护理,即针对不同的个案、不同的病因,客观地对待压力性损伤发生的危险因素,充分认识其危害,并努力研究,压力性损伤的预防和护理才能取得突破性进展。对于压力性损伤的预防工作,我们手术室一直在探索改进的路上。
|