“脑干背侧海绵状血管瘤”护理查房合并围手术期护理 2015-08-10 11:24 来源于:网络 
作者:张敏,306医院神经内科,护士长,主管护师,PICC专业组长刘艳,306医院麻醉手术科,护士长,主管护师,手术室专科护士
张春梅,306医院神经外科,护士长,主管护师
“脑干背侧海绵状血管瘤切除术”联合护理大查房
(神经内科、麻醉手术科、神经外科)
病例简介
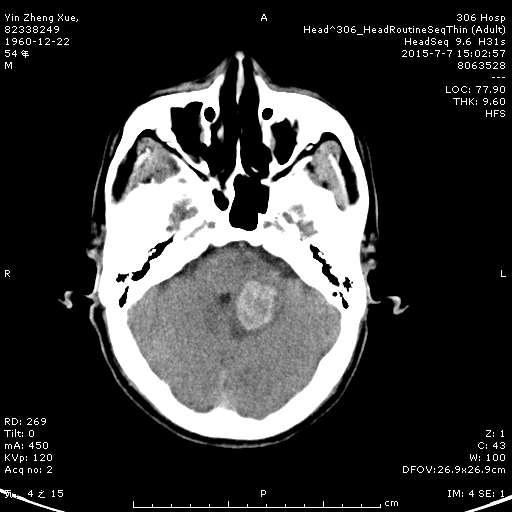
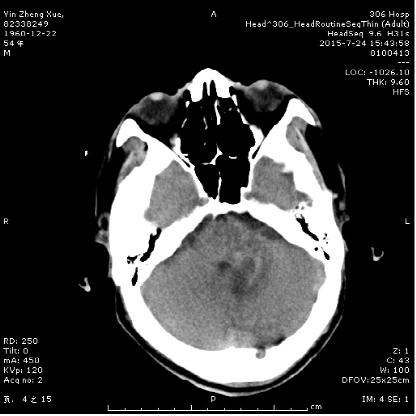
2015年7月7日,306医院神经内科收治一例54岁中年男性,主因头晕、头痛伴有恶心、呕吐及行走不稳2月余入院,患者入院前卧床2月,生活不能自理,在家人陪同下来到306医院就医,入院后神经内科医生经过详细的检查被确诊为左侧小脑海绵状血管瘤。从脑部CT可以看出此血管瘤有少量渗血,造成的淤血区域如同核桃般大小,压迫小脑神经系统,造成眩晕、恶心、左侧肢体的共济失调,如果不及时治疗血管瘤破裂,直接危及生命。2015年7月12日专家组讨论后,定于2015年7月20日由306医院院长、国内著名神经外科专家顾建文教授带领神经外科团队进行“后颅窝后正中开颅海绵状血管瘤切除术”。

护理标准流程化管理
术前评估
护理人员参加术前讨论,了解患者的疾病部位、手术方式、术后护理和观察重点;评估患者的各项生命体征及心理变化,配合医生做好患者术前的各项检查及治疗,做好患者的安全护理。
术前准备
术晨剃头,75%酒精消毒头皮;术前6-8小时给予禁食水;术前给予灌肠;观察患者皮肤,骨隆突处给予适当保护。针对患者对手术的顾虑和对术后的期望,了解患者心理预期值并给予患者心理疏导,取得患者及家属的协同配合。
术前访视
巡回护士到病房查阅患者病历及检验结果,与医生沟通了解患者的病情,询问患者有无手术史、过敏史和基础疾病,向患者介绍手术室环境、手术体位、麻醉方式及向家属介绍注意事项并进行心理疏导,消除他们的紧张恐惧心理。

NICU准备
室温保持18-22℃,相对湿度70%,手术床准备,保持安静,紫外线消毒,监护设备(呼吸机、监护仪、微量泵、特殊标识等)。
手术准备
手术间准备环境用物,接病人前调节好室温,再次检查手术器械、敷料、其它特殊物品及检查显微镜等仪器设备的完好性。
术中配合
患者入手术室后巡回护士18G留置针静脉穿刺,妥善固定并记录时间
巡回护士、麻醉医生、手术医生进行三方手术安全核查
协助麻醉医师做全麻诱导、气管插管、动脉监测、深静脉穿刺并记录置管时间,进行留置导尿。
器械护士整理好器械台后清点数目并记录
摆手术体位
俯卧位,巡回护士协助手术医生安放脑科带钉头架固定头颈部,注意胸腹部呼吸运动不受限,踝关节自然下垂,防止足背神经拉伤,关节隆突处使用美皮康,保护皮肤,粘贴负极板与皮肤紧密连接,防止电灼伤。
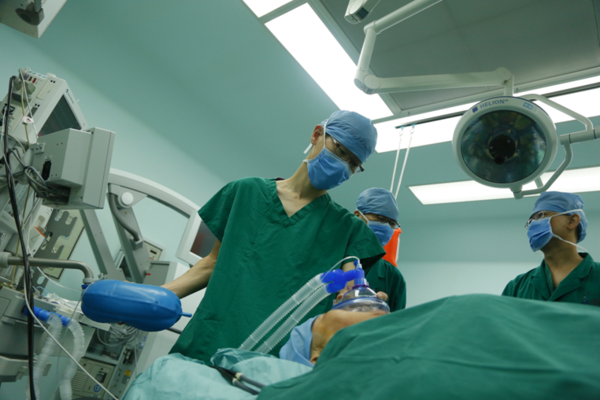
主刀术者术前调试显微镜;
器械护士给术者穿手术衣、戴手套;
主刀术者开始前再次查看影像学资料,确认血管瘤部位;
手术前再次安全核查,消毒、铺单、连接仪器;遵术者医嘱递注射止血水(0.9%生理盐水200ml+盐酸肾上腺0.5mg);后颅窝后正中切口;
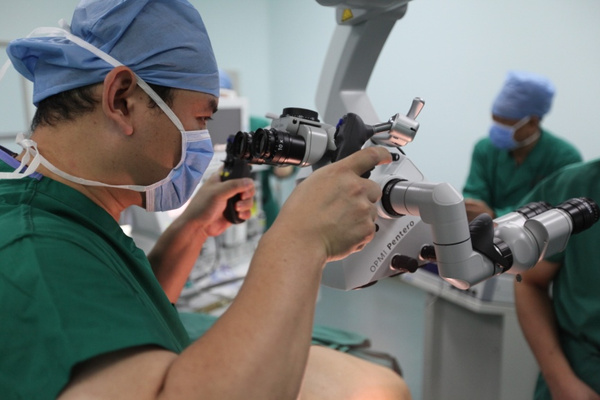
在显微镜下切开硬脑膜,从小脑蚓部侧切开,避开重要血管,分开切除海绵状血管瘤;护士将沾有过氧化氢的脑棉片消毒术腔,抽吸0.9%生理盐水200ml +硫酸庆大霉素32万单位冲洗术腔。止血棉填塞止血,人工硬脑膜放置于硬脑膜外;清点脑棉片、器械的数目,确认无误后逐层缝合;缝合皮肤之前再次清点器械用可吸收带倒刺线绣皮缝合;包扎切口。

本例手术,术者操作精、准、快,手术时间36分钟。
术后交接
由麻醉医生、手术医生、巡回护士与监护病房的医生、护士进行NICU病房床床旁交接;共同交接病人生命体征(脉搏、血氧饱和度、血压、心电图等);各种管路(外周静脉、深静脉、动脉、尿管);术中药物输注(特殊药物及剂量);查看手术切口包扎情况及全身皮肤的完整性;交接患者特殊物品如病历、影像学资料等;交接完毕在交接记录单上双方签字;术后24小时器械护士及巡回护士回访病人。
术后护理
常规护理
1. 术后给予心电监护、吸氧,严密观察患者意识、瞳孔、肢体活动。
2. 严密监测动态呼吸、血压,保持呼吸道通畅,防止术后呕吐引起窒息。
3. 取平卧位,清醒后取头高(15-30度)斜坡卧位,有利于颅内静脉回流,降低颅内压。
4. 管路护理。管路规范固定,防气管插管.PICC.CVC.有创血压监测管、留置尿管意外脱出;严格无菌操作,防止交叉感染;观察穿刺点,有无出血、外渗等异常现象,并及时处理。及时处理
5. 口腔护理,预防口腔感染。
6. 保持静脉通路畅通,确保及时用药,妥善固定尿管,记录每小时尿量,合理调整输液量及滴速。
7. 气管插管拔除后,给予持续雾化吸入,减轻咽部不适。
8. 头部伤口敷料,保持清洁干燥,伤口渗血渗液时,及时更换敷料,预防颅内感染。
9. 保持床单位整洁,增加患者的舒适度。
特殊护理
疼痛管理
观察疼痛的性质,与颅内压增高引起的头痛相鉴别,术区切口痛一般发生在术后24h内,可遵医嘱给予止痛剂。颅内压增高引起的头痛多发生在脑水肿高峰期即术后2-4天,性质为搏动性头痛,严重时伴有喷射状呕吐,需要依赖脱水、激素治疗。护理人员要主动询问,倾听患者主诉,判断性质,及时报告医生。
激素治疗
术后患者持续输注激素3天,地塞米松注射液30mg、20mg、10mg日递减给药。严密监测血压、血糖变化,及时告知医生;注意观察口腔粘膜,做好口腔护理,预防感染;观察消化道情况,预防消化性溃疡;观察病人精神症状,患者出现亢奋症状给予对症处理。
腰椎穿刺减压护理
抬高床头30-45度,防止颅内压增高引起颅内出血;询问患者不适主诉并观察意识;观察穿刺部位有无出血,保持敷料的干燥。
术后康复
术后第10天,患者自行下床活动。
病例总结
1. 手术技术精准快。
在显微镜下进行,术者技术精准,枕骨大孔未扩开,组织骚扰小,脑组织肿胀轻,手术快,出血少(小于100ml);未放脑室引流管 ;使用特殊带倒刺可吸收缝合线,防止切口裂开,免拆线,术后恢复快。
2. 围手术期无缝隙护理管理有效。
护理实施流程化管理,以“患者为中心”多科室联合无缝隙护理,以术前、术中、术后为衔接点,加强了精细、标准、专业化护理管理,预防了并发症的发生。
3. 患者康复效果好。
患者术后第2天肢体活动自如,恢复迅速;术后1周拔除胃管可以进食;术后第10天,患者自行下床活动。
|