对于留置尿管时间较长的者,传统护理建议拔管前间歇夹闭尿管,充盈膀胱,以恢复膀胱功能,减少尿潴留的发生。事实果真如此吗?
拔除导尿管前的膀胱功能训练,即在拔管前间歇性地夹闭尿管,这一操作可追溯到1936年。当时的观点认为在留置尿管期间,膀胱处于空虚状态,无功能活动,间歇充盈膀胱可模仿膀胱的生理活动,唤醒膀胱功能,减少拔管后尿潴留的发生。
随着时间的推移,这一操作在临床广泛使用,操作细节进一步具体化,比如夹管3小时,开放5分钟。但这一操作真的必要吗?在1936年这一操作开始的时候,可能没有大样本的临床研究数据,可能是某位医护人员“想当然”的灵光一现。这真的可以减少尿潴留的发生吗?
我们来看看相关的研究数据:
一个研究来自骨科。骨折患者术后一般留置尿管3-4天。研究者在拔管前把这部分病人分成2组,分别夹闭尿管训练膀胱和直接拔出尿管。结果显示,两组间需再次留置尿管的患者比例无差别。
神经内科的研究显示,对于长期留置尿管30天以上的中风患者,拔管前是否进行尿管夹闭对患者的残余尿无影响。
妇科的研究显示,是否进行膀胱训练对于全子宫切除术患者的尿潴留发生率和再次置管率没有影响。
因此,2014年中国《留置尿管护理指南》明确提出,拔管前无需夹闭导尿管。
当然,研究并未发现夹闭尿管的坏处。如果医生或护士工作比较轻松,完全可以继续这一操作,但我们并不推荐以这种方式刷存在感。
今天先从力学原理的角度来分析此问题!
关于膀胱逼尿肌的力学原理
膀胱从物理属性上,和气球有相同的原理,逼尿肌就和气球一样,其容受性舒张和缩复作用和气球充气、放气的原理非常相似,但又有所不同。
相同之处在于,膀胱实现排尿,需要逼尿的力量突破放尿口(括约肌)的阻力阈值,实现排尿;气球放气,也是逼气的力量,要突破气球口的阻力阈值。
不同之处在于,膀胱无限扩张,还未到破裂程度逼尿力量就已经很弱了,突破不了阻力阈值从而出现尿潴留;而气球可以无限充气,而出口压力为零,随着充气量逐渐增加,气球内压力逐渐下降,直到气球撑破。
在破裂的问题上,原理也是相同的,随着膀胱无限充盈,膀胱壁受到的平均压力其实是越来越弱的,而随着壁越来越薄,最终无法承受静水压而破裂。
为什么随着膀胱不断充盈,逼尿力量越来越弱?下面这张草图可以解释。
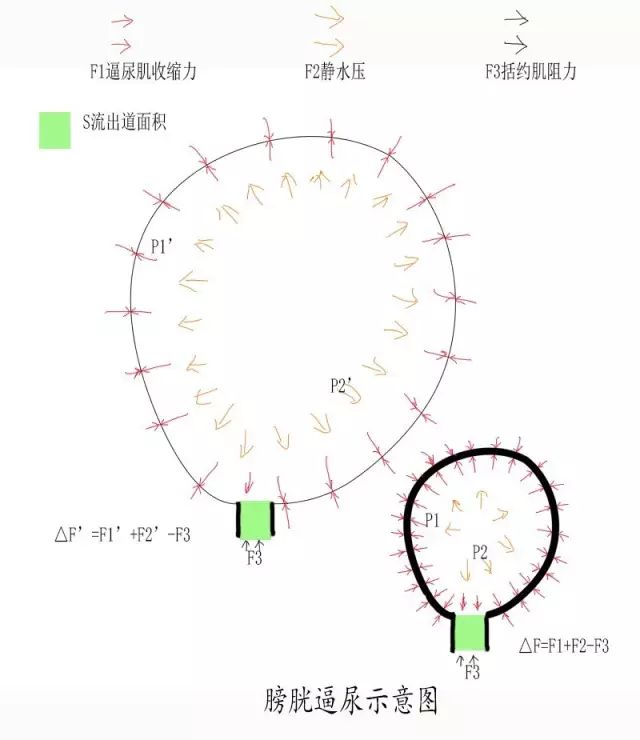
S:膀胱流出道横截面积
P1:膀胱逼尿肌的压强
P2:静水压压强
F3:括约肌阻力
分析膀胱能不能排尿,关键在于分析流出道横截面的受力,向外的力量△ F。
△ F=F1+F2-F3
F=P×S;
而无论膀胱如何充盈,流出道横截面积S是不变的。
F1=P1×S ;
F2=P2×S。
静水压P2,无论膀胱内水量多少,都是恒定不变的,所以,P2=P2’,F2=F2’。
这样,膀胱从充盈到空虚的过程,唯一持续变化的,只有P1。
P1的大小,和膀胱肌壁的厚度有关,膀胱越充盈,肌壁越薄,P1越小,P1越小,F1就越小。这一点和气球放气,以及吹气球的原理是一样的。
关于膀胱排尿的正反馈:
一直以来,我们都认为是排尿控制的正反馈。实际上,排尿控制的正反馈和膀胱逼尿肌无关,只是括约肌的正反馈,尿没排完,括约肌不收缩,持续舒张。而括约肌的收缩其实是可以训练和控制的。女性凯格尔练习加强盆底肌肉力量,男性的提会阴练习预防早泄,都有尿流中断法的练习。这说明,所谓的排泄正反馈其实并不存在。而真正的正反馈,其实是来自于膀胱逼尿肌收缩,膀胱容积缩小,膀胱肌壁变后,P1逐渐变大,F1逐渐增强,这纯粹是个力学原理,和正反馈一毛钱关系都没有。
尿意的来源:
尿意的来源,来自括约肌受到的压力。括约肌的压力达到某个临界点,就会有舒张意识,从而出现排尿反射,这时候就会有尿意。
任何压力,刺激括约肌,均可产生尿意。包括,膀胱内的静水压、逼尿肌的压力、尿液的重力作用、尿管球囊的刺激作用,均可诱发。
膀胱逼尿肌的容受范围:
在膀胱充盈早期的时候,膀胱容积还处于逼尿肌容受性舒张的合理范围内,随着膀胱容积的增加,逼尿肌的力量F1是逐渐弱的,如上图所示。这种伴随F1减弱的容受性舒张,是膀胱实现储尿功能的关键。尿急迫症,有的就是膀胱容受性舒张不够,F1未能有效减弱,导致的尿频。因此才会通过憋尿练习来矫正。
而一旦尿潴留形成,超出膀胱容受性舒张的合理范围,来自F1的压力,就不再是随着膀胱容积的增加而减少,而是随膀胱容积的增加而增加了!这时候的膀胱,不再是一个像气球一样有弹性的器官,而是成了一个缺乏膨胀能力的布袋子,容量的稍微增加,都会造成F1的显著增加。
当肌纤维被拉长到极限,肌肉将不在具备收缩能力,膀胱将变成一个纯粹的布口袋!
这里还不得不复习一下,肌纤维的收缩机制。

膀胱过度充盈,会直接导致尿潴留的发生。一旦膀胱充盈达到一定限度,即便在括约肌尚且还能舒张的情况下,排尿也几乎只能靠增加腹压来完成。
我想,很多人应该会有过类似体验。早晨贪睡,膀胱充盈了,舍不得被窝,导致膀胱多度充盈,是在憋不住了,起来排尿的时候,往往要靠腹压辅助才能尿出来,而且还一次尿不干净,休息不多一会儿,再去尿,才能尿干净,就这这么个原理。
而对于子宫手术,尤其是宫颈癌根治术后的尿潴留,核心问题并不在于逼尿肌功能问题,而在于括约肌不舒张的问题。这种情况下,我们姑且不说逼尿肌的训练本身就毫无意义,即便是逼尿肌训练有意义,括约肌功能不恢复,也等于是无的放矢!
为什么排尿训练,感觉有尿意后,拔尿管,成功拔出尿管的几率会比较高?原因并不在于膀胱逼尿肌功能得到了训练,而是有尿意,意味着膀胱括约肌功能开始恢复!
其他的关于导尿管与尿路感染的有趣研究:
留置尿管前,用无菌水、自来水擦洗外阴和用碘伏、洗必泰消毒外阴,哪一种发生尿路感染的几率更低?研究显示这几种方法都差不多。(什么,不消毒也敢置尿管!)
晚上10点拔管会比早上10点拔管更有助于降低尿潴留的发生?是的!(天,这也会有影响!)
插尿管和消毒外阴,哪个先哪个后?还用问吗,肯定是先消毒再置尿管了!但有研究尝试先置入尿管,再消毒外阴,发现两种方法的尿路感染几率没有差别!(完了,三观尽毁有木有!)
除掉“想当然”,用数据说话,这就是临床研究的魅力。
来源:医学界妇产科频道、郭大夫科普时间、护梦雅苑
本文转载自护理之家
|