静脉血栓栓塞症(venousthromboembolism,VTE)包括深静脉血栓形成(deep vein thrombosis,DVT)和肺血栓栓塞症(pulmonary thromboembolism,PTE)。《下肢深静脉血栓形成介入治疗规范的专家共识(第2版)》[1]和国内外相关指南或证据总结中均指出,抗凝治疗是VTE防治基础[2- 8]。目前临床上可供皮下注射的抗凝剂包括低分子肝素类、磺达肝癸钠。低分子肝素是应用最广泛的抗凝药物[3- 9]。磺达肝癸钠是一种新型抗血栓药物,是间接Xa因子抑制剂。临床护理实践中,抗凝剂皮下注射易导致注射部位皮下出血,同时伴有局部疼痛,降低了患者用药依从性,影响患者对护理工作的满意度和信任感。国内外抗凝剂相关研究报道显示皮下注射后不良反应发生大多与技术操作有关,但在操作流程和注射技术等细节上至今仍存在很多争议[10-16]。因此,根据我国国情和近年临床实践,结合检索现有文献及相关meta分析,组织本领域护理专家通过多次会议研讨,反复修改,制订出《抗凝剂皮下注射护理规范专家共识》(以下简称共识),旨在为实现抗凝剂安全注射规范化、标准化提供参考依据。 1 常用皮下注射抗凝剂
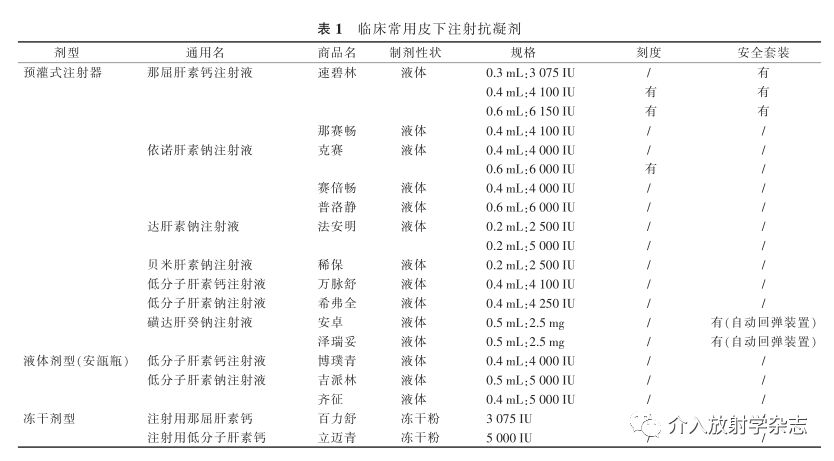
临床常用皮下注射抗凝剂剂型、名称、制剂性状和规格等,见表1。2 注射工具选择
抗凝剂注射针头越长,注射至肌肉层的风险越大[17-22]。除预灌式注射器外,选择注射工具需根据个体体型、生理特点和抗凝剂剂型。对于儿童和消瘦患者,尽可能选择短型针头,捏皮注射时严格把握进针角度和深度,以降低肌内注射风险。预灌式注射器由玻璃针管(中性玻璃)、活塞(橡胶)、针帽(橡胶)、推杆和/或注射针组成,其优势在于有完好密封的包装系统、高精度微量灌装,剂量准确,应用方便。目前,预灌式抗凝剂均为带注射针产品,针头长度和外径较普通1 mL注射器短小,安全性高、耐受性好,不同预灌式抗凝剂之间针头规格参数差别不大。
3 适应症和禁忌症
3.1 适应证VTE预防:①大手术围手术期患者;
②存在VTE中、高危风险的卧床患者;
③高凝状态且物理预防措施无效患者。
VTE治疗:
①DVT伴有PTE;
②急性周围型DVT伴有血栓延伸;
③中央型和混合型DVT;
④癌症相关血栓形成;
⑤口服抗凝效果欠佳的复发性VTE;
⑥肝硬化伴有门静脉血栓形成;
⑦急性脑静脉窦血栓形成;
⑧内脏静脉急性血栓形成。
其它治疗领域:
①急性冠状动脉综合征;
②弥散性血管内凝血;
③缺血性脑卒中;
④糖尿病肾病;
⑤由抗磷脂综合征、自身免疫病等因素引起反复自然流产等疾病的抗凝治疗[23-25]。
3.2 禁忌证
绝对禁忌证:
①肝素或其衍生物过敏;
②严重凝血功能障碍(与肝素治疗无关的弥散性血管内凝血除外);
③活动性出血(如脑出血、消化道溃疡出血、术后活动性出血等),或有出血倾向的器官损伤;
④急性感染性细菌性心内膜炎。
相对禁忌证:
①急性大面积缺血性脑卒中伴或不伴意识障碍;
②严重肝肾功能不全
③难以控制的高血压;
④同时应用乙酰水杨酸、非甾体类消炎镇痛药、右旋糖酐、噻氯匹啶、皮质类固醇治疗时,有增加出血危险。
4 知情同意
向患方介绍抗凝治疗,告知抗凝剂皮下注射适应证、禁忌证。
抗凝治疗潜在风险:
①血液系统异常,如出血、血小板减少症、血小板增多症;
②免疫系统异常,如过敏/类过敏反应;
③消化系统异常,如一过性转氨酶升高、胆汁淤积性肝损伤;
④皮肤和皮下组织异常,如注射部位皮肤血管炎、皮肤坏死、炎性结节、紫癜或红斑、水肿或荨麻疹、疼痛等;
⑤肌肉骨骼系统异常,如骨质疏松(见于>3个月长期治疗)。
其它罕见不良反应:嗜酸粒细胞增多症、可逆性高钾血症等。
其中,不同部位出血、注射部位荨麻疹、水肿及疼痛较为常见。告知患者及家属抗凝治疗的潜在风险、对策和注意事项,耐心解答患者及家属的疑问,缓解其紧张、焦虑情绪。充分理解和尊重患方知情选择,知情同意后签署《抗凝治疗知情同意书》。
5 操作流程和步骤
5.1 注射部位皮下注射部位主要为[26-28]:
①腹壁。腹壁是国内外公认的皮下注射首选部位——腹部区域皮下组织层较厚,可降低药液外渗风险;所含神经纤维较少,痛感相对较轻;注射面积大、药物吸收快、不受运动影响;易被患者接受,便于操作。
②双侧大腿前外侧上1/3。此处皮下组织较厚,痛觉敏感度较低,远离大血管和神经,相对大腿其它部位较为安全。
③双侧臀部外上侧。此处为过臀裂顶点水平线与过髂嵴最高点垂直平分线相交而成的外上方1/4区域,捏皮较为困难,且不便于自我注射患者操作。④上臂外侧中1/3。此处皮下组织较厚,与上臂其它部位相比,发生肌内注射风险较低。不同注射部位药液吸收速度不同,依次为腹部>上臂 >大腿 >臀部。儿童患者因腹部区域皮下组织层较薄,注射部位最好选择臀部或大腿[21-22,28-30]。
有研究报道,妊娠28周后至临产前48 h抗凝治疗期间,为了最大程度减少患者对注射部位的疑惑和顾虑,保障母婴安全,通过脐部作一水平线,经彩色超声诊断仪(以下简称B超)测定双侧前上侧腹部、前下侧腹部、中上侧腹部、中下侧腹部8个区域皮下组织厚薄程度,在确定皮下组织厚度大于注射针头直径后予以左右腹部轮换注射是安全、可行的[31]。
推荐意见1:对非妊娠期成年患者,无论单次注射或长期注射,抗凝剂注射部位优选腹壁。腹壁注射部位是,上起自左右肋缘下l cm,下至耻骨联合上1 cm,左右至脐周10 cm,避开脐周2 cm以内。
推荐意见2:特殊人群注射部位选择,如对儿童患者,适宜选择臀部或大腿;对妊娠晚期(妊娠28周至临产前48 h)患者选择腹壁注射时,经B超测定双侧前上侧腹部、前下侧腹部、中上侧腹部、中下侧腹部8个区域皮下组织厚薄程度,在确定皮下组织厚度大于注射针头直径后,予以左右腹部轮换注射。
5.2 注射体位腹壁注射——临床常见体位为平卧位、坐位、屈膝仰卧位。
平卧位时,双腿呈伸直状态,因此腹肌紧张,腹壁皮肤张力大,皮肤皱褶不易提捏或捏起较薄[20,28];坐位时,针尖不易固定、药物积聚不易扩散,易导致局部疼痛和皮下出血。体位选择应确保注射局部皮肤松弛,易于捏起形成皱褶,使药液直接注入皮下组织内,最大限度减轻疼痛和皮下出血。
推荐意见3:腹壁注射时,患者宜取屈膝仰卧位,嘱患者放松腹部。上臂外侧注射——临床常见体位为平卧位、坐位。患者配合程度常与年龄、疾病状态和受教育程度相关。平卧位注射时,三角肌能够完全放松;坐位时,上臂常见摆放姿势有自然下垂、上臂叉腰及上臂外展90°(置于椅背)[26-27,32]。上臂自然下垂可使三角肌基本放松,但不易掌握进针深度和角度;上臂叉腰可一定程度解决上臂自然下垂的操作难度,但需要患者配合;上臂外展90°(置于椅背)既有利于上臂外侧皮下和肌肉组织放松,又不影响注射角度,且患者易于接受,摆放时应嘱患者放松肩部。操作前应考虑衣袖松紧度和厚度等影响注射部位暴露的因素。
推荐意见4:上臂外侧注射患者宜取平卧位或坐位。坐位注射时上臂外展90°(置于椅背),患者肩部放松。
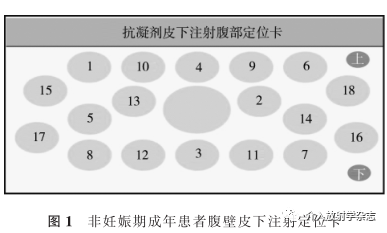
5.3 注射部位轮换有规律地轮换注射部位,避免在同一部位重复注射,2次注射点间距2 cm以上,可以明显降低注射局部药液浓度过高引起的出血及注射部位疼痛等不适症状[20,28-30,33-39]。轮换方法主要分为不同注射部位间轮换和同一注射部位区域内轮换。不同部位间轮换方法:将腹部分为4个区域,每侧上臂、大腿、臀部各为1个区域,每次注射一个区域,并按顺时针方向轮换注射区域[28,33]。同一注射部位内轮换方法:表盘式轮换(以肚脐为中心按表盘式将腹部分为12个象限,周一至周日每日规律轮换注射部位[34-35])和十字分时分区(以肚脐为中点作十字线,将腹部分成4个象限,逐日交替选择左腹部或右腹部,再根据注射时间上午或下午选择上腹部或下腹部[36-39])。近年来,抗凝剂腹部皮下注射定位卡已在逐步推广应用[30]。此卡中间大孔为禁止注射区域,其余小孔按数字自小至大依次选择,每次注射去掉一个小孔,能有效保证2次注射点间隔2 cm以上,并有规律进行轮换(图1)。
推荐意见5:非妊娠期成年患者需长期皮下注射低分子肝素时,推荐注射前使用腹壁定位卡定位。
5.4 注射前是否排气抗凝剂注射前排气易致针尖药液残留,由于其特有的药理作用,有诱发并加重注射部位皮下出血可能。目前,临床上常用抗凝剂多为预灌式注射剂型,针筒内预留0.1 mL空气,可在注射完毕刚好填充于注射器乳头和针梗内,使得针筒和针梗内无药液残留,既保证剂量准确,又避免针尖上附着药液对局部皮肤的刺激,减少局部瘀斑、硬结发生[12-17,28,30,40-43]。
推荐意见6:推荐采用预灌式抗凝针剂,该针剂注射前不排气,针尖朝下,将针筒内空气轻弹至药液上方。
5.5 注射角度成人皮下组织厚度可因性别、身体部位和体重指数不同有很大差异[18,28,44]。中国人群皮肤与皮下脂肪厚度情况与其它国家类似,皮肤平均厚度:上臂1.91 mm,腹壁2.47 mm;皮下脂肪平均厚度:上臂7.23 mm,腹壁12.14 mm[28]。因此,无论是上臂还是腹壁注射,均建议提捏皮肤穿刺。传统皮下注射穿刺方法为一手绷紧局部皮肤,一手持注射器,以示指固定针栓,针头斜面向上,与皮肤呈30° ~40°角,将针梗的1/2 ~2/3快速刺入皮下。临床操作中发现,针头呈锐角斜刺,针尖斜面透过真皮层距离较长,无形中扩大损伤区域而增加疼痛,且深度和角度不易掌握;斜刺法内外注射点位置不一,容易导致不易察觉的注射部位深部出血,发现时常出现局部瘀斑、硬结。垂直皱褶注射法:捏起注射部位,可使皮下细小血管松弛弯曲,不易受到破坏;局部皮下间隙增大,有利于与肌肉层分开,使药物完全进入深层皮下组织,有利于药物吸收,同时可防止针头刺入肌层引起疼痛和出血;易于把握进针深度,缩短进针行程,减少对腹壁皮下组织损伤;易于固定针头位置,防止针头移位;组织内外穿刺点在同一垂直线上,按压皮肤表面穿刺点的同时能够对深部组织穿刺路径起到压迫作用[12-17,28,30,40-43]。
推荐意见7:左手拇指、示指相距5~6 cm,提捏皮肤成一皱褶,右手持注射器以执笔姿势,于皱褶最高点垂直穿刺进针。
5.6 注射前是否抽回血
皮下组织由结缔组织和脂肪小叶构成,结构疏松,少有毛细血管。临床操作时左手全程提捏皮肤,右手垂直进针,很难抽回血,如勉强换手操作,容易导致针尖移位,加重组织损伤[28,30,40-43]。
推荐意见8:注射前不抽回血。
5.7 注射速度与拔针延长皮下注射持续时间可促进药物吸收,减少皮下出血和皮下硬结的发生[15-20,26-27,32,45-61],但注射速度过慢则增加护理工作量,同时也增加患者的疼痛和焦虑。国内现有文献及相关meta分析[20,30,50-52]建议,注射过程中采用推注时间为10 s,然后停留10 s的方法,可明显减少注射部位皮下出血发生率和出血面积。
推荐意见9:持续匀速注射10 s,注射后停留10 s,再快速拔针。
5.8 注射后是否按压传统皮下注射拔针后用无菌棉签按压穿刺点片刻[26-27],但按压不当(时间过短、时间过长、用力较大等)均易引起毛细血管破裂出血[14-20,62-63]。预灌式注射剂针头较普通1 mL注射器短、细,创伤小,通过预留空气封堵注射器乳头,在防止针芯药液浪费的同时,可避免组织内药液溢出和拔针时残余药液渗入皮下。有研究报道,按压3~5 min能明显降低穿刺部位出血风险[20,30,35]。另有文献报道,长时间(>10min)按压后出血发生率呈下降趋势,但护士对过长时间按压难以贯彻执行,临床上常指导患者或家属自己按压,然而由于按压力度、时间很难掌握,易造成相反结果[19-22,47]。
推荐意见10:拔针后无需按压。如有穿刺处出血或渗液,以穿刺点为中心,垂直向下按压3~5 min。
5.9 注射后是否热敷、理疗注射后瘀斑发生与药物注入肌肉层直接相关,为了避免其发生,必须在注射时提起局部皮肤,使之形成一皱褶,且在注射全程中保持皮肤皱褶,针头必须垂直进入皮下组织,避免进入肌肉层[10-20,28,30]。同时为避免皮下出血或硬结,注射后禁忌热敷、理疗或用力在注射处按揉。
推荐意见11:注射后注射处禁忌热敷、理疗。
6 整合实践
6.1 身份识别携用物至患者床边,核对身份,解释操作流程并取得配合。
6.2 操作前评估
①评估患者身体情况:严格掌握适应证和禁忌证。存在肝素类过敏、肝素诱导性血小板减少症(HIT)、严重凝血功能障碍、活动性出血、前置胎盘等产前产后大出血风险、急性感染性心内膜炎的患者禁用抗凝剂。
②评估患者局部情况:注射部位有无破损、瘀斑、瘢痕、硬结、色素沉着、炎症、水肿、溃疡、感染等,定位需避开上述部位。
③评估患者心理状态、合作程度。
6.3 操作前准备
①护士职业素质准备;
②患者:注射部位清洁,符合注射要求
③环境:清洁、安静、安全,温度、光线适宜;
④用物完备:治疗盘、弯盘、预灌式抗凝剂、复合碘棉签、无菌棉签、利器盒、快速手消毒液、腹壁皮下注射定位卡。
6.4 注射流程
①使用预灌式抗凝剂,无须排气,气泡在上;
②使用腹壁皮下注射定位卡,按数字顺序(图1)合理选择注射部位;
③消毒:有效碘含量为0.45%~0.55%的复合碘棉签以穿刺点为中心,螺旋式消毒两遍,范围直径≥5 cm,自然待干;
④保持左手拇、示指相距5~6 cm,提捏起腹壁皮肤使之形成一凸起皱褶;
⑤于皱褶最高点快速垂直进针,毋需抽回血;
⑥缓慢匀速推注药液10 s,药液推注完毕针头停留10s,快速拔针后不按压;
⑦操作前、中、后认真核对身份和药物信息,妥善安置患者并做好皮下注射后健康宣教;⑧终末处理、洗手、记录、签名。
6.5 健康宣教
①嘱患者注射过程中勿突然更换体位。
②注射部位禁忌热敷、理疗或用力在注射处按揉,以免引起毛细血管破裂出血。
③皮带、裤带避免束缚过紧。
④指导患者发现下列情况要及时告知医护人员:腹痛,牙龈、眼睑球结膜、呼吸道、消化道出现出血症状;腹壁注射部位出现硬结、瘀斑、疼痛;局部或全身有过敏反应,如皮疹、发热、发冷、头晕、胸闷等。
6.6 注意事项
①预灌式注射剂针头为嵌入式,注射前检查玻璃针管乳头部位有无裂纹,取出过程中避免方法不当导致针头弯曲。若预灌式注射剂为2只装,分离时注意从边角处分离并揭开泡罩,严禁用力掰扯。
②选择合适的注射部位和体位,避开硬结和瘢痕。
③用拇指和示指提捏皮肤,注射全程保持皮肤皱褶高度不变。
④皮下注射深度应根据患者个体差异、皮下脂肪厚度决定,如发现针头弯曲,应立即拔针。
⑤患者腹部系皮带、裤带处不予注射。
7 抗凝剂皮下注射相关并发症及处理策略
7.1 皮下出血
皮下出血的原因:
①因抗凝剂本身具有抑制凝血因子活性的作用,操作稍有不慎,易引起出血风险[16,19,42-43];
②注射时针头未垂直于皮肤而是成角度刺入,延长针头在组织内行程,增加针头与皮肤和皮内接触面积,扩大组织损伤面积[11-20,28,30];
③腹壁皮下组织薄的成人或儿童,进针过深刺入肌层,造成不必要的组织损伤。
临床表现为:瘀点(<2 mm)、紫癜(3~5 mm)、瘀斑(>5mm)、血肿(深部出血伴或不伴有皮肤隆起)[27]。
处理对策:
①记号笔标记皮下出血范围,严密观察并记录。
②临床上可用于治疗皮下瘀斑的药物有硫酸镁湿敷贴、水胶体敷料、云南白药、多磺酸黏多糖乳膏等[64-70]。硫酸镁湿敷贴主要利用其高渗透压平衡原理,能缓解组织损伤后的反应[64];水胶体敷料通过减轻肿胀和疼痛,防止组织坏死而发挥作用[65-66];云南白药贴及气雾剂能有效减少出血和抑制炎性物质释放[67-70];多磺酸黏多糖乳膏能防止浅表血栓形成,阻止局部炎症发展并加速皮下出血吸收[64]。
7.2 疼痛
诸多因素如本身基础疾病、注射周围环境、注射部位、针头型号(长度、直径)、针头/药液与皮肤间温度差、消毒液刺激、进针角度、进针时呼吸时相、注射剂量以及注射时间等,均可引起疼痛或影响疼痛程度[11-22,28-30,40-44]。对于儿童患者,尤其是有过注射经历的患儿,注射疼痛感和针头尖锐部分带来的视觉感均会使其产生抵触情绪,陪同家长人数多也会增加患儿的恐惧感。
处理对策:
①非预灌式注射剂注射时,宜选择长度最短、外径最小的针头;
②注射时避开毛囊根部;
③复合碘棉签消毒并完全待干后再注射;
④针头距离皮肤高度适中,以腕部力量穿刺,进针轻、稳、准;
⑤注射全程患者感觉注射部位锐痛剧烈或持续疼痛时,应检查和评价注射方法是否得当;
⑥儿童患者应限制1~2名家长陪同,指导家长注射过程中配合引导患儿注意力转移。
7.3 渗(漏)液
渗(漏)液的原因:
①针尖漏液:预灌式注射剂不排气较少会发生针尖滴液,排气易导致注射前针尖药液残留和滴漏[16,40-44];
②皮肤渗液:药液自穿刺处针眼溢出于皮肤表面,与针尖刺入注射部位过浅、注射后针头停留时间过短、注射部位皮下组织疏松、局部按摩有关,其中针头停留时间过短是主要原因[18-20,40]。
处理对策:
①预灌式注射剂注射前不排气,推注前确保空气完全在药液上方,药液推注完毕将0.1 mL空气推入注射器乳头以排出残余药液,针头停留10 s后快速拔出;
②拔针后如发现皮肤渗液,则需适当压迫,压迫力度以皮肤下陷1 cm为宜。
7.4 过敏反应
过敏源可为肝素类制剂或预灌式注射器中的橡胶组件。局部过敏症状主要有皮疹,并伴有瘙痒、麻木感[71-72]。全身性过敏症状较为罕见,低分子肝素的全身反应主要为HIT[73-74]。
处理对策:
①注射前充分评估患者过敏史,存在肝素类药物过敏或HIT病史者禁用[73-75]。
②注射后发生HIT患者,可选择阿加曲班等非肝素类抗凝药物,需停用低分子肝素并选择替代抗凝用药。
③皮疹瘙痒明显者,可局部外用糖皮质激素类药物;退热贴含有桉叶油、薄荷油、薰衣草油等成分,外贴应用可在降低局部皮温、减慢神经传导速率的同时,兼有止痒、止痛、化瘀、消肿的作用[76]。
7.5 弯针、断针
弯针、断针的原因:
①注射前泡罩包装分离及预灌式注射剂拿取方法不当,导致针头弯曲;
②注射时体位摆放不当,局部肌肉张力高;
③注射过深,导致针头弯曲或针体折断;
④注射过程中患者扭动身躯。根据断针外露程度,分为断端部分显露于皮肤、断端与皮肤相平或断端全部没入皮肤下[77-78]。
处理对策:
①安慰患者,保持原有体位,防止断针向肌肉或深部组织陷入。
②避免情急之下采取抠、挤等方法,造成局部组织红肿、破溃,加重取针难度和局部组织感染,甚至导致断端针头游走、移位.
③断针部分显露于皮肤外,护士可用无菌镊子或蚊钳夹针拔出;断端与皮肤相平,断面可见,可用左手拇、食二指垂直向下,按压断针周围皮肤使之下陷,使断面露出皮肤,右手持无菌镊子拔出;断端完全没于皮下或肌层,可在X线定位下,局部切开取出。
8 结语
本共识基于文献及相关meta分析文章,结合临床实践,从多方面、多角度诠释了抗凝剂皮下注射规范的技术操作流程,在若干细节上达成共识,形成多条推荐意见。希望本共识能够成为抗凝剂皮下注射技术质量控制与管理的依据,保障患者安全,减轻患者痛苦,提高治疗效果,最终使广大抗凝剂皮下注射治疗患者获益。
转自:介入放射学杂志
|